Шпанська Мушка для двох – як впливають на лібідо у жінок та чоловіків
Біологічно активна добавка на основі екстракту, отриманого з жука шпанкою мушки (або шпанки...)
Більше половини населення Європи в середні віки (XIV століття) викосила чума, відома як чорна смерть. Жах цих епідемій залишився в пам'яті людей після кількох століть і навіть відображений у полотнах художників. Далі чума неодноразово відвідувала Європу та забирала людські життя, хай і не в таких кількостях.
Нині захворювання чума залишається. Близько 2 тис. осіб заражається щороку. З них більшість помирає. Більшість випадків зараження відзначається у північних регіонах Китаю та країнах Центральної Азії. На думку фахівців для появи чорної смерті, сьогодні немає причин і умов.
Збудник чуми було відкрито 1894 року. Вивчаючи епідемії захворювання, російські вчені розробили принципи розвитку захворювання, його діагностику та лікування, було створено протичумну вакцину.
Симптоми чуми залежить від форми захворювання. При ураженні легень хворі стають високозаразними, оскільки інфекція поширюється у довкілля повітряно-краплинним шляхом. При бубонної формі чуми хворі малозаразні або заразні зовсім. У виділеннях уражених лімфовузлів збудники відсутні або їх зовсім мало.
Лікування чуми стало значно ефективнішим з появою сучасних антибактеріальних препаратів. Смертність від чуми з того часу знизилася до 70%.
Профілактика чуми включає у собі низку заходів, що обмежують поширення інфекції.
Чума є гострим інфекційним зоонозним трансмісивним захворюванням, яке в країнах СНД разом з такими захворюваннями, як холера, туляремія та натуральна віспа вважається (ТОВ).
Мал. 1. Картина "Тріумф смерті". Пітер Брейгель.
У 1878 р. Р. М. Мінх і 1894 р. А. Йерсен і Ш. Китазато, незалежно друг від друга відкрили збудник чуми. Згодом російські вчені вивчили механізм розвитку захворювання, принципи діагностики та лікування, створили протичумну вакцину.

Мал. 2. На фото чумна паличка – бактерія, що викликає чуму – Yersinia pestis.
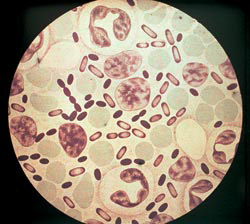
Мал. 3. На фото збудники чуми. Інтенсивність фарбування аніліновими барвниками найбільша на полюсах бактерій.
Php?post=4145&action=edit#

Мал. 4. На фото збудники чуми – зростання на щільному середовищі колонії. Спочатку колонії схожі на бите скло. Далі їхня центральна частина ущільнюється, а периферія нагадує мережива.
Легко сприйнятливі до чумної палички гризуни (тарбагани, бабаки, піщанки, ховрахи, щури та будинкові миші) та тварини (верблюди, кішки, лисиці, зайці, їжаки та ін). З лабораторних тварин схильні до інфекції білі миші, морські свинки, кролики і мавпи.
Собаки ніколи не хворіють на чуму, але передають збудник через укуси комах — бліх. Загибла від захворювання тварина перестає бути джерелом інфекції. Якщо гризуни, інфіковані чумними паличками, впали в сплячку, то захворювання у них набуває латентної течії, а після сплячки вони знову стають розповсюджувачами збудників. Усього налічується до 250 видів тварин, які хворіють, а отже є джерелом та резервуаром інфекції.

Мал. 5. Гризуни - резервуар та джерело збудника чуми.
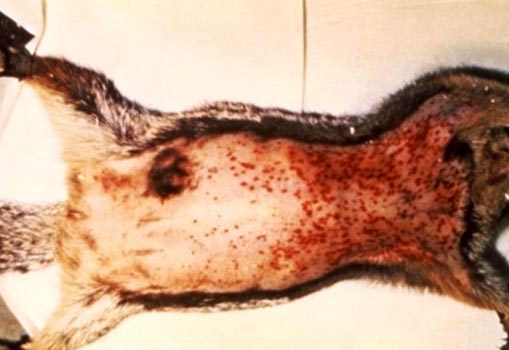
Мал. 6. На фото ознаки чуми у гризунів: збільшені лімфовузли та множинні крововиливи під шкірою.

Мал. 7. На фото малий тушканчик - переносник захворювання на чуму в Середній Азії.

Мал. 8. На фото чорний щур — переносник не тільки чуми, а й лептоспірозу, лейшманіозу, сальмонельозу, трихінельозу та ін.

Мал. 9. На фото бліха на шкірі людини.

Мал. 10. На фото момент укусу блохи.

Мал. 11. Момент укусу блохи.
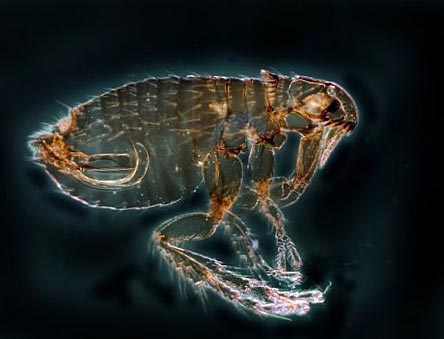
Мал. 12. На фото блоха – основний переносник чуми. У природі існує понад 100 видів цих комах.

Мал. 13. На фото ховрахова блоха – основний переносник чуми.
Зараження відбувається через укус комахи та втирання його фекалій та вмісту кишечника при зригуванні в процесі харчування. При розмноженні бактерій у кишковій трубці блохи під впливом коагулази (ферменту, що виділяється збудниками) утворюється пробка, яка перешкоджає надходженню крові людини в її організм. Внаслідок чого блоха зригує потік на шкірні покриви укушеного. Інфіковані блохи залишаються високозаразними протягом від 7 тижнів до 1 року.

Мал. 14. На фото вид укусу блохи – пулікозне роздратування.
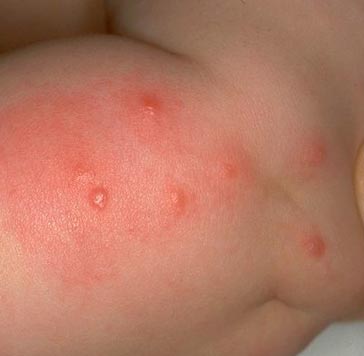
Мал. 15. На фото характерна серія укусів блохи.

Мал. 16. Вид гомілки при укусах бліх.
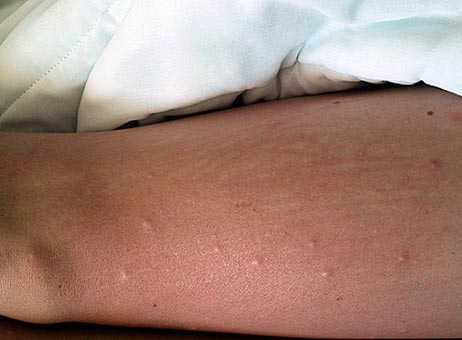
Мал. 17. Вид стегна при укусах бліх.
Здатність чумної палички утворювати капсулу та антифагоцитарний слиз не дозволяє макрофагам та лейкоцитам активно з нею боротися, внаслідок чого збудник швидко розмножується в органах та тканинах людини та тварини.

Мал. 18. На фото бубонна чума. Типове збільшення лімфатичного вузла в пахвовій зоні.
Хвороба проявляється після проникнення збудника в організм на 3-6 добу (рідко, але відмічені випадки прояву захворювання на 9 добу). При попаданні інфекції до крові інкубаційний період становить кілька годин.
Клінічна картина початкового періоду

Мал. 19. На фото допомога хворому на чуму надається медиками, одягненими в протичумні костюми.
На місці укусу блохи або контакту з інфікованою твариною на шкірних покривах з'являється папула, яка швидко покривається виразками. Далі з'являється чорний струп та рубець. Найчастіше шкірні прояви є першими ознаками грізніших проявів чуми.
Найчастіша форма прояву захворювання. Збільшення лімфовузлів проявляється поблизу місця укусу комахи (пахвинні, пахвові, шийні). Найчастіше запалюється один лімфовузол, рідше – кілька. При запаленні відразу кількох лімфовузлів утворюється болісний бубон. Спочатку лімфовузол твердої консистенції, болісний при пальпації. Поступово він розм'якшується, набуваючи тістоподібної консистенції. Далі лімфовузол або розсмоктується, або покривається виразками і склерозується. З ураженого лімфатичного вузла інфекція може потрапити до кров'яного русла, з подальшим розвитком бактеріального сепсису. Гостра фаза бубонної форми чуми триває близько тижня.

Мал. 20. На фото уражені шийні лімфовузли (бубони). Множинні крововиливи шкірних покривів.

Мал. 21. На фото бубонна форма чуми – ураження шийних лімфовузлів. Множинні крововиливи у шкірних покровах.

Мал. 22. На фото бубонна форма чуми.
При попаданні збудника у кров'яне русло розвиваються поширені (генералізовані) форми чуми.
Якщо інфекція, минаючи лімфовузли, одразу потрапляє у кров, то розвивається первинно-септична форма захворювання. Блискавично розвивається інтоксикація. При потужному розмноженні збудників в організмі хворого виробляється безліч медіаторів запалення. Це призводить до розвитку синдрому дисемінованого внутрішньосудинного зсідання (ДВС-синдром), при якому уражаються всі внутрішні органи. Особливу небезпеку для організму становлять крововилив у м'яз серця та надниркові залози. Інфекційно-токсичний шок, що розвинувся, стає причиною загибелі хворого.
При поширенні інфекції за межі уражених лімфовузлів та попаданні збудників захворювання в кров'яне русло розвивається інфекційний сепсис, що проявляється різким погіршенням стану хворого, посиленням симптомів інтоксикації та розвитком ДВЗ-синдрому. Інфекційно-токсичний шок, що розвинувся, стає причиною загибелі хворого.

Мал. 23. На фото септична форма чуми – наслідки ДВЗ-синдрому.

Мал. 24. На фото септична форма чуми – наслідки ДВЗ-синдрому.
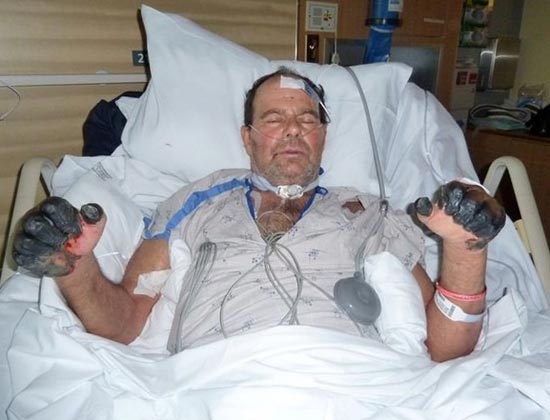
Мал. 25. 59-річний Пол Гейлорд (мешканець міста Портленд, штат Орегон, США). Бактерії чуми потрапили до його організму від бродячої кішки. В результаті вторинно-септичної форми захворювання, що розвинулася, йому були ампутовані пальці на руках і ногах.

Мал. 26. Наслідки ДВЗ-синдрому.
Легенева форма чуми є найважчою та найнебезпечнішою формою захворювання. Інфекція проникає в альвеоли повітряно-краплинним шляхом. Поразка легеневої тканини супроводжується кашлем і задишкою. Підвищення температури тіла протікає із сильними ознобами. Мокрота спочатку захворювання густа та прозора (склоподібна), потім стає рідкою та пінистою, з домішкою крові. Убогі дані фізикальних досліджень не відповідають тяжкості захворювання. Розвивається ДВЗ-синдром. Уражаються внутрішні органи. Особливу небезпеку для організму становлять крововиливи у серцевий м'яз та надниркові залози. Смерть хворого настає від інфекційно-токсичного шоку.
При ураженні легень хворі стають високозаразними. Вони формують навколо себе осередок особливо небезпечного інфекційного захворювання.
Є вкрай небезпечною та тяжкою формою захворювання. Збудники проникають у легеневу тканину з уражених лімфовузлів або зі струмом крові при бактеріальному сепсисі. Клініка і результат захворювання, як із первинно-легеневої формі.
Існування цієї форми захворювання вважається спірним. Передбачається, що зараження виникає із застосуванням інфікованих продуктів. Спочатку на тлі інтоксикаційного синдрому з'являються біль у животі та блювання. Далі приєднується пронос та численні позиви (тенезми). Стілець багатий слизово-кров'янистий.
Мал. 27. Фото протичумного костюма - особливе екіпірування медичних працівників при ліквідації вогнища особливо небезпечного інфекційного захворювання.
Основою діагностики чуми є швидке виявлення чумної палички. Спочатку проводиться бактеріоскопія мазків. Далі виділяється культура збудника, якою заражаються піддослідні тварини.
Матеріалом для дослідження є вміст бубона, мокротиння, кров, кал, шматочки тканини органів померлих і трупів тварин.
Збудником чуми (Yersinia pestis) є паличкоподібна біполярна коккобацила. Аналіз на виявлення чумної палички методом прямої бактеріоскопії є найпростішим та найшвидшим способом. Час очікування результату становить трохи більше 2-х годин.
Культура збудника чуми виділяється у спеціалізованих режимних лабораторіях, призначених для роботи з . Час зростання культури збудника становить дві доби. Далі проводиться тест на чутливість до антибіотиків.
Застосування серологічних методів дозволяє визначити наявність та зростання антитіл у сироватці крові хворого на збудник чуми. Час отримання результату становить 7 днів.

Мал. 28. Діагностика чуми проводиться у спеціальних режимних лабораторіях.

Мал. 29. На фото збудники чуми. Флюоросцентна мікроскопія.

Мал. 30. На фото культура Yersinia pestis.
Антитіла використання збудника чуми утворюються у досить пізні терміни розвитку захворювання. Імунітет після перенесеного захворювання не тривалий та не напружений. Відзначаються повторні випадки захворювання, які протікають так само важко, як перші.
До початку лікування хворий госпіталізується до окремого боксу. Медичний персонал, який обслуговує хворого, одягається у спеціальний протичумний костюм.
Антибактеріальне лікування починається при перших ознаках та проявах захворювання. З антибіотиків перевагу надають антибактеріальним препаратам групи аміноглікозидів (стрептоміцин), групи тетрациклінів (віброміцин, морфоциклін), групи фторхінолонів (ципрофлоксацин), групи ансаміцинів (рифампіцин). Добре зарекомендував себе при лікуванні шкірної форми захворювання антибіотик групи амфеніколів (кортримоксазол). При септичних формах захворювання рекомендується комбінація антибіотиків. Курс антибактеріальної терапії становить щонайменше 7 – 10 днів.
Мета патогенетичної терапії – знизити інтоксикаційний синдром шляхом виведення токсинів із крові хворого.
Симптоматичне лікування націлене на придушення та усунення проявів (симптомів) чуми та, як наслідок, полегшення страждань хворого. Воно спрямоване на усунення болю, кашлю, задишки, ядухи, тахікардії та ін.
Хворий вважається здоровим, якщо зникли всі симптоми захворювання та отримано 3 негативні результати бактеріологічного дослідження.
Виявлення хворого на чуму є сигналом до негайного проведення , які включають:
Після щеплення протичумною вакциною імунітет зберігається протягом року. Повторно щеплюються через 6 міс. особи, яким загрожує повторне зараження: пастухи, мисливці, працівники сільського господарства та працівники протичумних установ.

Мал. 31. На фото бригада медиків одягнена у протичумні костюми.
Прогноз захворювання на чуму залежить від наступних факторів:
Найбільш сприятливий прогноз у хворих із поразкою лімфовузлів. Смертність при цій формі захворювання сягає 5%. При септичній формі захворювання показник смертності сягає 95%.
Чума є і навіть при застосуванні всіх необхідних лікарських препаратів та маніпуляцій хвороба найчастіше закінчується смертю хворого. Збудники чуми постійно циркулює в природі і не піддається повному знищенню та контролю. Симптоми чуми різноманітні та залежать від форми захворювання. Бубонна форма чуми є найпоширенішою.
Статті розділу "Особливо небезпечні інфекції"
НайпопулярнішеУ світі є різні захворювання. Але жодне серед них не викликало такого страху та страху, як чума. Ця хвороба з давніх часів не знала пощади. Вона забрала мільйони життів, незважаючи на стать, вік та добробут людей. Сьогодні хвороба вже не приносить величезної кількості смертей та горя. Завдяки чудесам сучасної медицини чуму вдалося перетворити на менш небезпечне захворювання. Однак повністю викорінити недугу не вдалося. Чумна паличка (Yersinia pestis), що викликає хворобу, продовжує існувати у цьому світі та вражати людей.
Декілька років тому фахівці-мікробіологи почали проводити дослідження з метою вивчення еволюції хвороботворних мікроорганізмів. Вивчалася і паличка чуми. Серед існуючих мікроорганізмів знайшлася генетично схожа на неї бактерія – Yersinia pseudotuberculosis. Це збудник псевдотуберкульозу.
Проведені дослідження дозволили вченим зробити один висновок. Коли на планеті почало зароджуватись життя, палички чуми ще не було. Приблизно 15-20 тисяч років тому існував збудник псевдотуберкульозу. Він був споживачем мертвої органіки, розмножувався в екскрементах тварин, довкола похованих у землі трупів. Деякі чинники спровокували надалі його еволюцію. Частина збудників псевдотуберкульозу трансформувалася у чумну паличку.
У тих місцях, де виникли первинні осередки чуми, збудник псевдотуберкульозу мешкав у норах бабаків (тарбаганів). Його еволюції, тобто появі палички чуми, сприяли певні чинники:
Коли звірята впадали у сплячку, вони закривали свої морди лапками. У ранки, що утворювалися через укуси бліх, потрапляли збудники псевдотуберкульозу. У кровоносній системі активних тварин ця бактерія не змогла вижити. Її миттєво вбили б макрофаги. А от у сплячих бабаках для Yersinia pseudotuberculosis не було жодних загроз. Кров була охолоджена до сприятливих температур, а імунітет було «відключено». Звісно, підйоми температури виникали, але рідкісні та короткі. Вони створювали ідеальні умови для природного відбору форм збудника. Всі ці процеси зрештою призвели до зародження палички чуми.

Сучасні вчені не можуть сказати, чи чума завжди переслідувала людей. За збереженими відомостями, відомо лише про три великі епідемії. Перша з них - так звана Юстиніанова чума - розпочалася приблизно у 540-х роках у Єгипті. За кілька десятків років чумна паличка спустошила майже всі держави Середземномор'я.
Другу епідемію, названу «чорною смертю», було зафіксовано в середині XIV століття. Паличка чуми поширилася з природного вогнища у пустелі Гобі через різку зміну клімату. Збудник проник надалі до Азії, Європи, Північної Африки. Порушеним хворобою виявився і острів Гренландія. Друга епідемія дуже позначилася на чисельності населення. Паличка чуми забрала приблизно 60 млн життів.
Третя епідемія чуми почалася наприкінці ХІХ століття. Спалах захворювання зафіксували у Китаї. За 6 місяців у цій країні загинуло 174 тисячі людей. Наступний спалах стався в Індії. У період з 1896 по 1918 рік від збудника небезпечного захворювання загинуло 12,5 млн людей.

Нині вчені, аналізуючи наслідки епідемій та вивчаючи важливі історичні джерела, називають чуму «царицею хвороб». При цьому вона вже не викликає такого страху та жаху, адже більше у світі не фіксувалося великих спалахів, які забирають мільйони життів.
За проявами чуми у сучасному періоді ведеться статистика. Всесвітня організація охорони здоров'я зазначає, що в період з 2010 по 2015 рік на чуму захворіло 3248 осіб. Летальний результат був у 584 випадках. Це означає, що у 82% людей настало одужання.
Чумна паличка стала менш небезпечною з кількох причин. По-перше, люди стали дотримуватися правил гігієни, чистоти. Для прикладу можна порівняти сучасний період із Середньовіччям. Кілька століть тому у Західній Європі люди викидали всі харчові відходи та фекалії прямо на вулиці. Через забруднення навколишнього середовища городяни страждали від різних захворювань, помирали від чуми.
По-друге, сучасні люди живуть далеко від С зараженими гризунами та бліхами найчастіше стикаються лише мисливці, туристи.
По-третє, на сьогодні медицині відомі ефективні способи лікування та профілактики небезпечного захворювання. Фахівцями створено вакцини, визначено препарати, які здатні вбити паличку чуми.

Якщо говорити про будову чумної палички, то Yersinia pestis є грамнегативною дрібною бактерією. Вона відрізняється вираженим поліморфізмом. Підтверджують це форми, що зустрічаються - зернисті, ниткоподібні, колбоподібні, довгасті та ін.
Yersinia pestis є зоонозною бактерією, що відноситься до сімейства Enterobacteriaceae. Цьому мікроорганізму родову назву Yersinia було надано на честь французького бактеріолога Олександра Єрсена. Саме цей фахівець у 1894 році під час дослідження біологічних матеріалів людей, що померли від небезпечної хвороби, зміг виявити збудника.
Мікроорганізм, здатний викликати епідемії із високим рівнем летальності, після виявлення завжди цікавив мікробіологів. Фахівці з моменту відкриття Yersinia pestis вивчали будову бактерії (чумної палички), її особливості. Результатом одних досліджень, проведених вітчизняними вченими, стало складання в 1985 класифікації збудника, виділеного на території СРСР і Монголії.
Збудник чуми живе в організмі дрібних ссавців. У кровоносній системі паличка розмножується. Блоха під час укусів заражених тварин стає переносником інфекції. В організмі комахи бактерія осідає в зобу, починає інтенсивно розмножуватися. Через збільшення кількості паличок зоб закупорюється. Блоха починає відчувати сильний голод. Для його вгамування вона скаче з одного господаря на іншого, розносячи при цьому інфекцію між тваринами.
В організм людини паличка потрапляє кількома способами:

Залежно від способів проникнення чумної палички в організм виділяють 3 форми хвороби. Перша з них – бубонна. За такої чуми збудник потрапляє в лімфатичну систему людини після укусу блохи. Через хворобу лімфатичні вузли запалюються, стають так званими бубонами. На пізніх стадіях чуми вони перетворюються на гнійні рани.
Друга форма захворювання – септична. При ній збудник потрапляє прямо до кровоносної системи. Бубони не утворюються. Септична форма виникає при двох способах проникнення чумної палички в організм людини – після укусу зараженої блохи, а також після контакту з інфікованими матеріалами (попадання збудника через пошкодження шкіри).
Третя форма – легенева. Вона передається від заражених хворих на повітряно-краплинним шляхом. Легенева форма чуми вважається найнебезпечнішою. Без лікування результатом прогресування захворювання найчастіше є летальний результат.

Протягом тривалого часу людство не знало про способи проникнення чумної палички, не здогадувалося, чим можна зупинити смертельно небезпечне захворювання. Лікарі вигадували різні химерні способи, які не призводили до лікування. Наприклад, у Середньовіччі цілителі готували незрозумілі зілля з рослин, подрібнених змій, радили людям швидко й надовго тікати із зараженої місцевості.
Сьогодні чума лікується антибіотиками із групи аміноглікозидів (стрептоміцином, амікацином, гентаміцином), тетрациклінами, рифампіцином, левоміцетином. Летальні результати настають у тих випадках, коли захворювання протікає у блискавичній формі, і фахівцям не вдається своєчасно виявити хвороботворну бактерію.

Чумна паличка, незважаючи на досягнення сучасної медицини, як і раніше, відноситься до підступних збудників. Вогнища захворювання на природі займають близько 7 % суші. Вони розташовуються на пустельних та степових рівнинах, у високогірній місцевості. Людям, які побували у природних осередках чуми, варто звертати увагу на своє здоров'я. При попаданні збудника в організм інкубаційний період триває від кількох годин до 9 днів. Потім виникають перші симптоми – раптово підвищується температура тіла до 39 градусів і вище, виникають судоми, озноб, сильний головний та м'язовий біль, утруднюється дихання. За таких симптомів потрібно негайне звернення до лікаря.
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність та відповідність фактам.
У нас є суворі правила щодо вибору джерел інформації і ми посилаємося лише на авторитетні сайти, академічні дослідницькі інститути та, по можливості, доведені медичні дослідження. Зауважте, що цифри в дужках (і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що якийсь із наших матеріалів є неточним, застарілим чи іншим чином сумнівним, виберіть його та натисніть Ctrl+Enter.

Yersinia pestis має довжину 1-2 мкм та товщину 0,3-0,7 мкм. У мазках з організму хворого та з трупів загиблих від чуми людей та гризунів виглядає як коротка овоїдна (яйцеподібна) паличка з біполярним забарвленням. У мазках із бульйонної культури паличка розташовується ланцюжком, у мазках із агарових культур – безладно. Біполярне забарвлення в тому і іншому випадку зберігається, але в мазках з агарових культур дещо слабше. Збудник чуми за Грамом забарвлюється негативно, краще фарбується лужними і карболовими барвниками (синькою Леффлера), суперечка не утворює, джгутиків не має. Зміст Г+Ц у ДНК - 45,8-46,0 мол % (для всього роду). При температурі 37 ° С утворює ніжну капсулу білкової природи, яка виявляється на вологих і злегка кислих живильних середовищах.
Yersinia pestis - аероб, що дає хороше зростання на звичайних поживних середовищах. Оптимальна для зростання температура 27-28 ° С (діапазон - від 0 до 45 ° С), РН = 6,9-7,1. Паличка чуми дає характерне зростання на рідких і щільних живильних середовищах: на бульйоні він проявляється утворенням пухкої плівки, від якої спускаються нитки у вигляді бурульок, що нагадують сталактити, на дні - пухкий осад, бульйон залишається прозорим. Розвиток колоній на щільних середовищах проходить через три стадії: через 10-12 годин під мікроскопом зростання у вигляді безбарвних пластин (стадія «битого скла»); через 18-24 години - стадія «мереживних хустинок», при мікроскопуванні помітна світла мереживна зона, розташована навколо центральної частини, що виступає, жовтуватого або злегка бурого забарвлення. Через 40-48 годин настає стадія «дорослої колонії» - буро-окреслений центр з вираженою периферичною зоною. Yersinia pseudotuberculosis та Yersinia enterocolitica стадії «битого скла» не мають. На середовищах із кров'ю колонії Yersinia pestis зернисті зі слабко вираженою периферичною зоною. З метою якнайшвидшого одержання характерного для Yersinia pestis росту на середовищах до них рекомендується додавати стимулятори росту: сульфіт натрію, кров (або її препарати) або лізат культури сарцини. Паличці чуми властивий виражений поліморфізм, особливо на середовищах з підвищеною концентрацією NaCl, у старих культурах, в органах чумних трупів, що розклалися.
Чумна паличка не має оксидази, не утворює індолу та H2S, має каталазну активність і ферментує глюкозу, мальтозу, галактозу, маніт з утворенням кислоти без газу.
, , , , , , ,
У Yersinia pestis, Yersinia pseudotuberculosis та Yersinia enterocolitica виявлено до 18 подібних соматичних антигенів. Для Yersinia pestis характерною є наявність капсульного антигену (фракція I), антигенів Т, V-W, білків плазмокоагулази, фібринолізину, білків зовнішньої мембрани та рНб-антигена. Однак на відміну від Yersinia pseudotuberculosis та Yersinia enterocolitica, Yersinia pestis в антигенному відношенні більш однорідна; серологічної класифікації цього виду немає.
, , , , , , , ,
У харкотинні паличка чуми може зберігатися до 10 днів; на білизні та одязі, забруднених виділеннями хворого, зберігається тижнями (білок та слиз охороняють її від згубної дії висихання). У трупах людей та тварин, що загинули від чуми, виживає з початку осені до зими; низька температура, заморожування та розморожування не вбивають її. Сонце, висихання, висока температура є згубними для Yersinia pestis. Нагрівання до 60 ° С вбиває через 1 годину, при температурі 100 ° С гине за кілька хвилин; 70% спирт, 5% розчин фенолу, 5% розчин лізолу та деякі інші хімічні дезінфектанти вбивають за 5-10-20 хвилин.
Yersinia pestis є найпатогеннішою та агресивнішою серед бактерій, тому і викликає найбільш важке захворювання. У всіх чутливих до нього тварин і людини збудник чуми пригнічує захисну функцію фагоцитарної системи. Він проникає у фагоцити, пригнічує у яких «окислювальний вибух» і безперешкодно розмножується. Нездатність фагоцитів здійснити свою кілерну функцію щодо Yersinia pestis – основна причина сприйнятливості до чуми. Висока інвазивність, агресивність, токсигенність, токсичність, алергенність та здатність пригнічувати фагоцитоз обумовлені наявністю у У. pestis цілого арсеналу факторів патогенності, які перераховані нижче.
Значна частина факторів патогенності Yersinia pestis контролюється генами, носіями яких є наступні 3 класи плазмід, які зазвичай виявляються разом у всіх патогенних штамів:
Вона визначає залежність зростання Y. pestis при 37 ° С від присутності в середовищі іонів Са2 +, тому має іншу назву - Lcr-плазміду (англ. low calcium response). Гени цієї, особливо важливої, плазміди кодують також синтез антигенів V і W і термоіндукованих білків Yop. Їх синтез здійснюється під складним генетичним контролем при температурі 37 °С і відсутність у середовищі Са2+. Всі типи Yop-білків, крім YopM та YopN, гідролізуються за рахунок активності активатора плазміногену (ген pla плазміди pYP). Білки Yop багато в чому визначають вірулентність Yersinia pestis. YopE-білок має антифагоцитарну та цитотоксичну дію. YopD забезпечує проникнення YopE у клітину-мішень; YopH має антифагоцитарну та протеїн-тирозин-фосфатазну активність; білок YopN – властивостями кальцієвого сенсора; YopM зв'язується із атромбіном крові людини.
, , ,
Постінфекційний імунітет міцний, довічний. Повторні захворювання на чуму спостерігаються вкрай рідко. Природа імунітету клітинна. Хоча антитіла з'являються і відіграють певну роль у набутому імунітет, він опосередковується головним чином Т-лімфоцитами та макрофагами. У осіб, які перехворіли на чуму або вакциновані, фагоцитоз має завершений характер. Він і зумовлює набутий імунітет.
Коло теплокровних носіїв чумного мікроба надзвичайно широке і включає понад 200 видів 8 загонів ссавців. Основним джерелом чуми в природі є гризуни і зайцеподібні. Природна зараженість встановлена у більш ніж 180 їх видів, понад 40 їх входять до складу Фауни Росії та суміжних територій (у межах колишнього СРСР). З 60 видів бліх, для яких в експериментальних умовах встановлена можливість перенесення збудника чуми, на цій території мешкають 36.
Чумний мікроб розмножується у просвіті травної трубки бліх. У передньому відділі утворюється пробка («чумний блок»), що містить велику кількість мікробів. При укусі ссавців із зворотним струмом крові в ранку з пробки змивається частина бактерій, що й веде до зараження. Крім того, екскременти, що виділяються блохою при харчуванні, при попаданні в ранку також можуть викликати зараження.
Основні (головні) носії Y. pestis на території Росії та Середньої Азії - ховрахи, піщанки та бабаки, в деяких осередках також пищухи та полівки. З ними пов'язане існування наступних осередків чуми.
Різні класифікації Yersinia pestis ґрунтуються на різних групах ознак – біохімічних особливостях (гліцерин-позитивні та гліцерин-негативні варіанти), області поширення (океанічні та континентальні варіанти), видах основних носіїв (щуровий та ховраховий варіанти). За однією з найпоширеніших класифікацій, запропонованої в 1951 р. французьким дослідником чуми Р. Девінья (R. Devignat), залежно від географічного поширення збудника та його біохімічних властивостей розрізняють три внутрішньовидові форми (біовара) Yersinia pestis.
За класифікацією вітчизняних учених (Саратов, 1985), вид Yersinia pestis поділено на 5 підвидів: Yersinia pestis subsp. pestis (основний підвид; він включає всі три біовари класифікації Р. Девінья), Y. pestis subsp. altaica (алтайський підвид), Yersinia pestis subsp. caucasica (кавказький підвид), Y. pestis subsp. hissarica (гісарський підвид) та Yersinia pestis subsp. ulegeica (удегейський підвид).
Зараження людини відбувається через укус бліх, при прямому контакті з заразним матеріалом, повітряно-краплинним, рідко аліментарним шляхом (наприклад, при вживанні м'яса верблюдів, хворих на чуму). У 1998-1999 роках. чумою у світі перехворіло 30 534 особи, з них 2 234 померли.
, , , , , ,
Залежно від способу зараження розрізняють бубонну, легеневу, кишечну форму чуми; рідко септичну та шкірну (гнійні бульбашки на місці укусу блохи). Інкубаційний період при чумі варіює від кількох годин до 9 діб. (у осіб, підданих серопрофілактиці, до 12 діб). Збудник чуми проникає через дрібні пошкодження шкіри (укус блохи), іноді через слизову оболонку або повітряно-краплинним шляхом, досягає регіонарних лімфатичних вузлів, у яких починає бурхливо розмножуватися. Хвороба починається раптово: сильний біль голови, висока температура з ознобом, обличчя гіперемоване, потім воно темніє, під очима темні кола («чорна смерть»). Бубон (збільшений лімфатичний вузол) з'являється на другий день. Іноді чума розвивається настільки стрімко, що хворий гине раніше ніж з'явиться бубон. Особливо важко протікає легенева чума. Вона може виникнути і як результат ускладнення бубонної чуми, і при зараженні повітряно-краплинним шляхом. Хвороба розвивається також дуже бурхливо: озноб, висока температура і вже в перші години приєднуються болі в боці, кашель, спочатку сухий, а потім з харкотинням кров'янистого характеру; з'являється марення, ціаноз, колапс, і настає смерть. Хворий на легеневу чуму представляє виняткову небезпеку для оточуючих, оскільки виділяє з мокротинням величезну кількість збудника. У розвитку хвороби основну роль грає пригнічення активності фагоцитів: нейтрофільних лейкоцитів та макрофагів. Розмноження і розповсюдження збудника через кров по всьому організму, що нічим не стримується, повністю пригнічує імунну систему і призводить (за відсутності ефективного лікування) до загибелі хворого.
Використовуються бактеріоскоїїческій, бактеріологічний, серологічний та біологічний методи, а також алергічна проба з пестином (для ретроспективної діагностики). Матеріалом для дослідження є: пунктат з бубона (або його відокремлюване), мокротиння, кров, при кишковій формі - випорожнення. Yersinia pestis ідентифікують на підставі морфології, культуральних, біохімічних ознак, проби з чумним фагом та за допомогою біологічної проби.
Простим та надійним методом визначення антигенів чумної палички у досліджуваному матеріалі є застосування РПГА, особливо з використанням еритроцитарного діагностикуму, сенсибілізованого моноклональними антитілами до капсульного антигену, та ІФМ. Ці реакції можуть бути використані для виявлення антитіл у сироватці хворих.
Незважаючи на наявність природних вогнищ, з 1930 р. біля Росії у них був жодного випадку захворювання людей чумою. Для специфічної профілактики чуми використовується щеплення від чуми – жива ослаблена вакцина із штаму EV. Вона вводиться нашкірно, внутрішньошкірно чи підшкірно. Крім того, запропоновано суху таблетовану вакцину для перорального застосування. Поствакцинальний імунітет формується до 5-6-го дня після щеплення і зберігається протягом 11-12 місяців. Для його оцінки та ретроспективної діагностики чуми запропонована внутрішньошкірна алергічна проба з пестином. Реакція вважається позитивною, якщо на місці введення пестину через 24-48 год утворюється ущільнення не менше 10 мм у діаметрі та з'являється почервоніння. Алергічна проба позитивна і в осіб, які мають інфекційний імунітет.
Великий внесок у вивчення чуми та організацію боротьби з нею внесли російські вчені: Д. С. Самойлович (перший не тільки в Росії, а й у Європі «мисливець» за мікробом чуми ще у XVIII ст., він же першим запропонував робити щеплення проти чуми ), Д. К. Заболотний, Н. П. Клодницький, І. А. Демінський (вивчення природних вогнищ чуми, носіїв збудника її в осередках тощо) та ін.
Добре відомо, як швидко можуть поширюватися інфекційні захворювання, а отже, повинні існувати і бути максимально доступними так само оперативні способи детектування інфекцій буквально в польових умовах, що критично у боротьбі з епідеміями.
Чумна паличка(Yersinia pestis) - вид грамнегативних споронетворних бактерій, факультативних анаеробів. Збудник бубонної чуми, пневмонії (легеневої форми чуми) та септичної чуми.
 Смертність від чуми за відсутності лікування становить від 63% до 93%. При лікуванні сучасними антибіотиками – приблизно 16%. Своєчасне лікування із застосуванням антимікробних препаратів, таких як аміноглікозиди, фторхінолони або доксициклін, значно збільшує ймовірність сприятливого результату.
Смертність від чуми за відсутності лікування становить від 63% до 93%. При лікуванні сучасними антибіотиками – приблизно 16%. Своєчасне лікування із застосуванням антимікробних препаратів, таких як аміноглікозиди, фторхінолони або доксициклін, значно збільшує ймовірність сприятливого результату. У XIV-XVII століттях у Європі від бубонної чуми, за різними оцінками, померли від 50 до 75 мільйонів чоловік. Останній спалах чуми був зареєстрований на Мадагаскарі влітку 2015 року.
 що до неї включена інфекція, спричинена Yersinia pestis. До цієї рубрики входять чотирисимвольні рубрики:
що до неї включена інфекція, спричинена Yersinia pestis. До цієї рубрики входять чотирисимвольні рубрики: З моменту своєї появи людина схильна до впливу бактеріальних інфекцій. Різні патогенні мікроорганізми зробили свій внесок у історію людства, але найкривавіший слід залишив збудник чуми. Виділити бактерію Yersinia pestis, що є збудником чуми, вдалося лише наприкінці ХІХ століття. А до цього навіть не епідемії, а пандемії забирали мільйони життів.
Задовго до відкриття вченими збудника було відомо про високу заразність захворювання. У Середні віки, щоб не допустити поширення інфекції, до людей і речей, що потрапили в область зараження, застосовувалися жорсткі карантинні заходи. Перший чумний карантин запровадили у Венеції 1422 р.
Спроби виявити причини, що провокують розвиток чуми, робилися лікарями за всіх часів. Однак лише з появою розвиненої техніки мікробіологічних досліджень вченим вдалося виявити мікроорганізм, який є збудником захворювання. Російські лікарі Самойлович Д.С., Скворцов І.П. почали шукати збудника хвороби, використовуючи мікроскопи. Але слабка техніка роботи з мікропрепаратами та відсутність методик мікробіологічних досліджень не дозволили виявити причину інфекції.
Тільки в 1894 р. збудник чуми вдалося виявити - вчені працювали в Гонконгу, де почалася третя пандемія. Дослідивши зразки тканин, взятих у трупів та заражених людей, японський бактеріолог Кітасато Сібасабуро виявив однакові мікроорганізми у формі коротких паличок. Йому вдалося на живильних середовищах виростити чисту культуру збудника чуми. Лабораторні тварини, заражені вирощеною культурою, гинули, а розтин виявляло характерні патологоанатомічні зміни. Про результати дослідження – виявлення причини чуми – Кітасато доповів у Гонконгу 7 липня 1894 року.
Одночасно з Кітасато французький бактеріолог Олександр Єрсен, досліджуючи трупи заражених чумою, виділив мікроорганізм, що викликає захворювання, і виростив чисту культуру. Результати своїх досліджень він оприлюднив 30 липня 1894 р. Але лише 1926 р. Хавкіну В.А. вдалося створити ефективну вакцину проти чуми Сьогодні у природних осередках інфекції фіксуються лише окремі випадки зараження.
Хоча першим про відкриття мікроорганізму, що викликає чуму, доповів Кітасато, честь відкриття чумної бацили належить французькому бактеріологу та медику Олександру Єрсену. Вивчаючи виділену бактерію, Кітасато припустився помилок при фарбуванні мазків, і неправильно оцінив рухливість мікроорганізму. У результаті Кітасато помилково охарактеризував виділений мікроорганізм як грампозитивний та слаборухливий. Спочатку чумну бактерію віднесли до роду Bacterium, потім – Pasteurella. У 1967 р. цей рід, на честь А. Єрсена, перейменували на Yersinia.
Збудником чуми є неспороутворююча коккобацила Yersinia pestis. Бацила нерухома і має слизову капсулу.
Таксономія збудника чуми:
У єрсиній мікробіологія налічує 18 видів (на травень 2015 р.), серед яких лише три небезпечні для людини, будучи інфекційними агентами:
Всі ієрсинії є грамнегативними паличками, але, на відміну від псевдотуберкульозної та ієрсиніозної, чумна паличка-прокаріота не має джгутика.
Морфологію збудника чуми вивчено досить повно. Збудник бубонної чуми формою клітини є коккобацилою і виглядає як нерухома коротка овоїдна паличка. Для Yersinia pestis характерний поліморфізм – були виявлені подовжені, ниткоподібні, кулясті та зернисті різновиди. У зв'язку з особливістю будови ієрсинії (неоднорідний розподіл цитоплазми в клітині з підвищенням концентрації в кінцевих областях), для чумної палички характерне біполярне забарвлення. Вона краще фарбується на полюсах, ніж у центрі. Як і у всіх прокаріотів, ядро - це те, чого немає в клітинах Yersinia pestis.
Бактерія набуває синього кольору при фарбуванні по Леффлеру метиленовим синім або забарвлюється по Романівському-Гімзі (синій колір) з яскраво вираженою біполярністю.
Збудник чуми легко переносить низькі температури, аж до заморожування. При низьких температурах може зберігатися досить довго.
За кімнатної температури мікроорганізми, що є збудником чуми, можуть зберігати життєздатність до 4 місяців. У виділеннях хворих, які потрапили на одяг та білизну, бактерії живуть тижнями. Мікроорганізми захищені слизовою капсулою від пересихання, яке для них є згубним.
Коккобацила Yersinia pestis чутлива до УФ-опромінення та нагрівання, при яких швидко гине:
При обробці дезінфікуючими розчинами збудник чуми швидко гине - достатньо всього 5-хвилинної дії 5% розчину Acidum carbolicum (карболова кислота).
Бактерії – збудники чуми – мають складну антигенну структуру. Її становлять близько 10 різних антигенів, серед яких:
Збудник чуми є однією з найагресивніших та патогенних бактерій, тому захворювання завжди протікає вкрай важко.
Коккобацила Yersinia pestis за формою існування є факультативним анаеробом, вона добре росте на м'ясопептонному агарі і бульйоні. Оптимальною температурою для культивування збудника чуми вважається 25-30°С, а починається розмноження вже за +5°С. Бацили Yersinia pestis, поміщені в живильні середовища, ростуть у вигляді специфічних колоній, які можуть бути двох форм:
Бактерії чуми, висіяні на агарі, утворюють світло-сірий наліт. На поживному бульйоні через 48 годин формують пухку плівку, від якої спускаються вниз бурульки. Бактерія Yersinia pestis не здатна розріджувати желатин, не створить молоко. Розкладає низку цукрів на кислоту.
Jpg" alt="загинули від бубонної чуми" width="500" height="372" srcset="" data-srcset="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy-4-500x372..jpg 300w, https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy-4.jpg 528w" sizes="(max-width: 500px) 100vw, 500px"> !}
Похоронна яма, розкопана у Франції, містила безліч людських останків. У ході досліджень доведено, що смерть людей настала від бубонної чуми.
Виділяються чумною паличкою токсини є специфічним білком, що має властивості ендо- та екзотоксин. Білок складається з двох фракцій (А і В), що мають різний склад і мають різні антигенні властивості. Одна частина відповідає за фіксацію до стінки клітини, а друга – за вироблення токсину. Чумний токсин зветься «мишачого», яке синтез у бактеріальної клітині здійснюється під контролем плазміди. Токсичність чумної бацили обумовлена здатністю деструктивно впливати на мітохондрії клітин, і призводить до:
Чума є природно-осередковим трансмісивним зоонозом. Трансмісивними називаються інфекційні хвороби людини, збудники яких переносяться комахами і кліщами. Зоонози - це інфекції, загальні для людини та тварини. Основним джерелом та переносником збудника хвороби були і залишаються дикі гризуни (близько 300 різновидів), що живуть повсюдно. Збудник антропозоонозної чуми – коккобацила Yersinia pestis – вражає диких тварин, формуючи чуми нерегулярного характеру (спорадичні).
У природних умовах природними носіями збудника чуми найчастіше є миші, ховрахи та подібні гризуни, зі збереженням свого специфічного зберігача інфекції у кожному територіальному осередку. Зараження чумною коккобацилою відбувається при контакті інфікованих тварин із здоровими. Внаслідок розвитку гострої форми хвороби заражені тварини гинуть, і епізоотія може припинитися. Інші під час сплячки переносять чуму у млявій формі і, прокинувшись навесні, є природним джерелом хвороби, підтримуючи природне інфекційне вогнище на даній території.
Бактерія Yersinia pestis, при схожості назви хвороби, не має жодного відношення до чуми великої рогатої худоби (ВРХ). Її інфекційним агентом є РНК-вірус, найбільш близький до збудника собачої чумки. У червні 2011 р. ООН проголосила, що чума ВРХ повністю знищена на планеті.
Якщо в дикій природі бацилоносіями є гризуни, то в містах основним резервуаром чумної палички вважаються синантропні щури (тобто ті способи життя яких пов'язані з людиною). Основні види щурів, відповідальні за поширення чуми:
Коли відбувається зараження людини від інфікованої тварини, є такі шляхи передачі:
Висока вірулентність та патогенність чумної бацили обумовлені значною проникною здатністю та наявністю білкового токсину. Фактори патогенності Yersinia pestis закодовані у плазміді та хромосомі бактерії.
Чума є гострим інфекційним захворюванням і належить до особливо небезпечних. Це суворо карантинна інфекція, яка характеризується:
Чумна бацила потрапляє в організм через ранку при укусі комахи або крізь непошкоджений епідерміс і слизові оболонки дихальних шляхів або шлунково-кишкового тракту. Хвороба вражала людей у всі часи – достовірно відомо про три пандемії чуми, що охопили величезні території:
Під час останньої пандемії вдалося виявити збудник чуми – бактерію Yersinia pestis. Діючу вакцину проти цих мікроорганізмів створили лише 1926 р.
Прихований період хвороби може тривати до 9 днів, а легеневої форми – трохи більше 1-2 днів. Починається чума гостро, температура різко піднімається до 40 ° С, супроводжується ознобом, ознаки інтоксикації завжди яскраво виражені. У процесі розвитку хвороби швидко уражаються лімфовузли, легені, печінка, серце. Незалежно від форми, для чуми типові скарги хворих на м'язові болі та постійний головний біль. Часто є психомоторне збудження, можливі галюцинації.
Зовнішній прояв чуми на обличчі хворого:
Такі симптоми початкової стадії є типовими для чуми будь-якої форми. Виходячи з їх симптоматики хвороби, Руднєва Г.П. було запропоновано клінічну класифікацію чуми, яка використовується і сьогодні:
Симптоматика захворювання залежно від виду чуми різноманітна:
Data-lazy-type="image" data-src="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8-500x381.jpg" alt="Некроз пальців" width="500" height="381" srcset="" data-srcset="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8-500x381..jpg 300w, https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8.jpg 600w" sizes="(max-width: 500px) 100vw, 500px">!}
Лабораторна діагностика чуми проводиться з використанням сучасних методів мікробіології, імуносерології та генетики. Застосування сучасних методів діагностики захворювання, яке викликається чумними бактеріями, є цілком виправданим при обстеженні пацієнтів з аномально високою температурою, які перебували в осередку виникнення інфекції.
Після тривалих досліджень мікробіологам вдалося встановити, що захворювання на чуму у людини викликають бактерії Yersinia pestis. Чума є особливо небезпечним інфекційним захворюванням, тому її лікування проводять виключно в умовах спеціалізованого стаціонару. Хворим призначається етіотропна терапія та симптоматичне лікування. Препарати, дозування та схеми підбирають відповідно до форми інфекції. Паралельно проводиться глибока дезінтоксикація, призначаються жарознижувальні, серцеві, дихальні та судинні аналептики, а також симптоматичні засоби.
Хоча після перенесення хвороби імунітет формується, але він дуже слабкий і нетривалий. Нерідко спостерігалися випадки повторного зараження, і хвороба протікала в такій же тяжкій формі, як уперше. Протичумна вакцинація дає імунітет до захворювання лише на 1 рік і не має 100% гарантії.
У разі виникнення загрози інфікування особам групи ризику – пастухам, сільгосппрацівникам, мисливцям, співробітникам протичумних установ – проводиться повторна вакцинація через 6 місяців.