Благовещенский собор Московского Кремля
Один из древнейших храмов Московского Кремля стоит на краю Соборной площади на бровке Боровицкого холма. Много веков...
Что делать, если растет и болит косточка на ноге. Выпячивание косточки у основания большого пальца стопы распространенная проблема, которая может резвиться по разным причинам, и чтобы избавится от нее необходимо сначала устранить ее причину и только после этого можно приступать к полноценному лечению.
Многие женщины страдают от того, что растет и болит косточка, расположенная в области соединения первого большого пальца со стопой. Выпячивание может испортить вид красивых женских ног и навсегда заставит расстаться с туфельками и босоножками. Это одна из тех проблем, с которой очень просто справиться на начальной стадии, но невозможно обойтись без хирургического лечения, когда произошли глубокие изменения.
Мнение эксперта
Александр Витальевич
Задать вопрос экспертуВыпячивание косточки считается одной из самых частых проблем, с которой сталкиваются любительницы высоких каблуков.
Первый признак заболевания – боль при ношении узкой обуви. Однако по мере того, как усугубляется заболевание, болевой синдром становится настолько интенсивным, что возникает даже при одевании мягких комнатных тапочек. Что делать, если растет и болит косточка на ноге и самое главное, как не допустить развития заболевания?
– довольно болезненный косметический дефект, который приносит своей обладательнице невероятные страдания. Внешне все шишки, вне зависимости от вызвавшей их причины, очень похожи, и имеют сходные симптомы: вызывают интенсивную боль, мешают при ходьбе, при натирании кровоточат. В 98% случаев наросты развиваются у женщин, и только 2% — у мужчин.
Мнение эксперта
Александр Витальевич
Задать вопрос экспертуДля того, чтобы избежать выраженной деформации и не доводить ситуацию, до критической точки при первых симптомах заболевания обратиться за помощью к специалисту, который назначит лечение.
Изначально можно выделить несколько основных причин формирования вальгусной деформации:
Мнение эксперта
Александр Витальевич
Задать вопрос экспертуСама по себе болезнь может стать причиной развития серьезных нарушений.
Только систематическое выполнение профилактических мероприятий, таких как специальные упражнения и массаж помогут предупредить развитие заболевания.
Болезнь поражает в первую очередь пожилых людей. Практически каждый третий, кто достиг пенсионного возраста, терпят сильнейшую боль, вызванную выпирающей косточкой.
Первые симптомы вальгусной деформации стопы могут дать о себе знать еще в 30 лет, а гимнастки и балерины начинают болеть еще в юном и даже детском возрасте.
Эффективность лечения вальгусной деформации зависит от настроя самого больного. Врач не сможет помочь, если больной не будет систематически выполнять все предписания доктора.
Отличные результаты дает ношение ортопедического бандажа, который фиксирует косточку. Разработаны различные варианты приспособления, которые друг от друга ценой и способом фиксации пальца. Несмотря на такое разнообразие, все типы ортопедического бандажа объединяет одна цель – удержание сустава в правильном физиологическом положении, предупреждение выпячивания.
Специальные стельки, предназначенные для размещения в обуви. В течение дня такая стелька выполняет массаж и способствует расслаблению ступней. При помощи стельки стопа принимает удобное положение, что позитивно влияет на ее мышцы, кости и суставы.
Систематическое проведение массажа ступней позволяет не только снять усталость или расслабить мышцы стопы, но и способствует их укреплению. Крепкие мышцы не позволят косточке принять не естественное положение.
Мнение эксперта
Александр Витальевич
Задать вопрос экспертуСпециальные лечебные упражнения также направлены на укрепление мышц стопы.
Их постоянное выполнение обязательно поможет победить болезнь.
Нормализация веса. Каждый лишний килограмм оказывает дополнительную нагрузку на ноги. Избавление от лишних килограммов также можно назвать частью лечебной программы, которая направленна на исправление деформации.
О том, что начала расти косточка, расскажет покраснение кожи и боль в области соединения пальца со стопой. Интенсивность болей может увеличиваться при длительной ходьбе или физических нагрузках. Помимо болей, возникает чувство выпирания в этой области. Болезнь характеризуется стремительным течением и, как правило, проходит совсем немного времени от возникновения первых симптомов до того момента, когда человек не сможет надеть свои любимые туфли.
Первая степень характеризуется развитием деформации, не превышающей 20 градусов. Визуально изменения могут еще быть незаметны, возможно появление чрезмерной усталости в ногах даже при непродолжительной ходьбе.
Вторая степень наблюдается при искривлении от 20 до 30 градусов. Для этой степени характерно развитие болей при длительной ходьбе, а выпячивание становиться уже заметным во время осмотра.
Третья степень наблюдается при выпирании до 50 градусов. Пациент жалуется на возникновение болей даже при незначительной физической нагрузке. Человек вынужден полностью отказаться от ношения кожаных жестких моделей. Передвижение возможно только в мягкой обуви без каблука.
Четвертая степень характеризуется развитием деформации более 50 градусов. Пациент постоянно страдает от интенсивных болей в стопе, которые возникают не только при физических нагрузках, но и в покое. Помимо болей развивается отечность стопы.
Рацион
При проблемах с костями и суставами пациенту изменяют рацион: из меню устраняются жареные и копченые блюда, сладкое, бобовые, жирное – они способствуют развитию воспалительных явлений в суставном аппарате. В рационе должны быть продукты с высоким содержанием А, Е, С.
Лечебная гимнастика
Также эффективный метод при начальных проявлениях болезни. Упражнения гимнастики для стоп при регулярном выполнении возвращают подвижность суставам, снимают спазмы мышц, укрепляют свод стопы.
При всей простоте гимнастики ее регулярное выполнение один раз в день дает хорошие результаты.
На запущенных стадиях болезни косточку возле большого пальца лечить приходится с помощью следующих методов:
В случае неэффективности консервативного лечения и при наличии интенсивных болевых явлений нарост устраняют хирургическим путем.
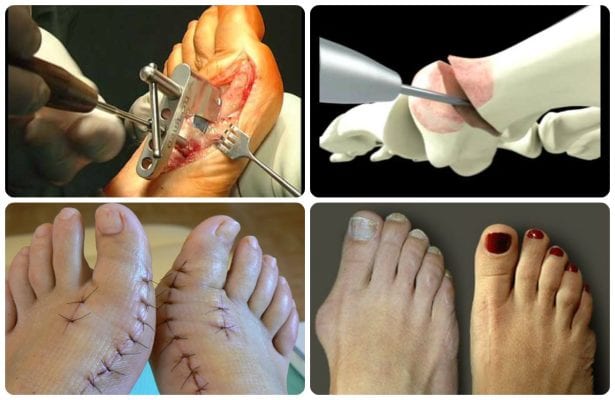
Операция
Методик удаления косточки возле большого пальца существует достаточно много, выбираются они в зависимости от показаний. Чаще всего применяется остеотомия, заключающаяся в укорочении плюсневой кости и восстановлении большого пальца в его обычное положение. Может быть закрытой, когда манипуляции с костью проводятся через небольшой прокол и не оставляют в дальнейшем рубцов, и открытой – с разрезом кожи и мягких тканей.

Реабилитация после хирургической операции длится примерно три месяца, когда пациент должен носить специальную обувь, после чего перейти на ортопедические модели.
Народные средства
Лечение косточки народными средствами применяется для стихания боли и воспаления.. Причину роста они не убирают, поэтому могут рекомендоваться как временные способы облегчения состояния:

После избавления от косточки на стопах пациентам рекомендуется также продолжать носить соответствующую обувь с ортопедическими стельками, придерживаться диеты, повторять курс гимнастики.
Появившаяся и постепенно растущая косточка возле большого пальца ноги, вероятнее всего, указывает на наличие у пациента поперечного плоскостопия. Эта патология является наиболее часто встречающейся деформаций опорно-двигательного аппарата и составляет около 10% среди всех ортопедических болезней. Заболевание характеризуется прогрессирующим течением (косточка на ноге у большого пальца продолжает расти). Регистрируется поперечное плоскостопие преимущественно у женщин (55,2% против 38,1% у мужчин). Формирование косточки или шишки (так называемый халюс вальгус) является ранним симптомом имеющегося заболевания и указывает на поражение 1-го плюсне-фалангового сустава.
Показать всё
Существует множество теорий, объясняющих происхождение развития поперечной плоскостопии у человека. На сегодняшний день доктора считают, что это заболевание развивается под действием множества факторов (полиэтиологическая теория). Согласно последней существуют следующие факторы:
Поэтому причины развития поперечной плоскостопии можно разделить на внешние и внутренние.
Это заболевание крайне редко встречается в качестве врожденной формы.
Внутренними причинами являются следующие:
К внешним причинам, которые способствуют развитию данного заболевания, относятся перегрузки, связанные с увеличением массы тела человека, с занятием спортом, профессией или ведением домашнего хозяйства, с ношением нерациональной обуви (с острым носом и на высоком каблуке) и др. Отрицательное воздействие последней настолько велико, что некоторые ученые даже рассматривают ее как основную причину формирования деформации.
Также регулярное ношение такой обуви приводит к резкому повышению нагрузки на головки плюсневых костей и благоприятно влияет на появление и прогрессирование деформации.
Кости плюсны удерживаются в правильном положении благодаря фасциям и подошвенному апоневрозу. Поэтому в первую очередь данное заболевание следует рассматривать с позиции проявления недостаточности связочного аппарата на фоне слабости мышц стопы и голени.
На одной из своих передач даже Елена Малышева призналась, что страдает этим недугом.
Чтобы лучше понять как развивается заболевание, стоит рассмотреть, из каких же костей состоит стопа.
Кости стопы. Вид сверху
Следует помнить, что поперечное плоскостопие это прогрессирующее заболевание. Поэтому если пациент не выполняет рекомендации врача, то будет продолжать расти косточка на ноге у большого пальца с другими вытекающими последствиями.

Кости стопы. Вид снизу
В норме сесамовидные кости заключены в сухожилия обеих головок короткого сгибателя, а сухожилие длинного сгибателя большого пальца прочно фиксировано между ними (так называемый «гамак»).

«Гамак» первой плюсневой кости: 1 - сухожилие мыщцы, приводящая большой палец; 2 - сухожилие длинного сгибателя большого пальца; 3 - сухожилие мыщцы, отводящая большой палец; 4 - сухожилия обеих головок короткого сгибателя большого пальца
В процессе развития этой патологии основным элементом является распластывание переднего отдела стопы (т. е. расхождение в горизонтальной плоскости плюсневых костей). Наиболее часто оно происходит за счет отклонения внутрь 1-й плюсневой кости, иногда в сочетании с отклонением наружу 5-й плюсневой кости.
Прогрессирование отклонения внутрь 1-й плюсневой кости ведет к подвывиху и вывиху сесамовидных костей. Последние смещаются в область 1-го межплюсневого промежутка. Это ведет к смещению наружу сухожилий, которые находятся в комплексе с сесамовидными костями. В итоге происходит разобщение головки 1-й плюсневой кости со своим «гамаком».
В результате разгибатели и сгибатели большого пальца приобретают дополнительно несвойственную им функцию абдукторов (то есть отведения), приводя к внутреннему отклонению большого пальца (халюс вальгус), что ведет к появлению шишки или косточки возле него.
В результате взаимодействия сил нагрузки на первую кость плюсны и реакции опоры, возникает момент силы, который способствует внутреннему повороту 1-й плюсневой кости и большого пальца. Вследствие этого, а также подвывиха и вывиха в плюсне-сесамовидном сочленении, формируется значительное уменьшение опорной функции головки 1-й плюсневой кости. Это ведет к резкому увеличению нагрузки на головки 2-й и 3-й плюсневых костей с развитием на подошве стопы болезненных омозолелостей (так называемые натоптыши).

Натоптыши
Головка 1-й плюсневой кости, выступающая внутрь, подвергается постоянному давлению со стороны обуви. В результате чего по ее внутреннему краю возникает и постепенно увеличивается в размерах костно-хрящевой экзостоз (разрастание кости из постепенно окостеневающей хрящевой ткани), а над ним – воспаляющаяся часто суставная сумка (хроническая форма бурсита).
Аналогичные изменения иногда наблюдаются и в области головки 5-й кости плюсны, что объясняется ее значительным отклонением наружу. Мизинец при этом отклоняется внутрь. В зарубежной литературе вышеописанная патология получила название «бурсит портного».

При поперечном плоскостопии повышение нагрузки на головки средних костей плюсны создает чрезмерное постоянное давление на сухожилия сгибателей 2-го и 3-го пальцев. Это вызывает рефлекторное сокращение соответствующих мышц и ведет к развитию молоткообразной деформации пальцев. Еще одной причиной развития данного дефекта является вытеснение средних пальцев большим пальцем стопы, который отклоняется наружу.

Молоткообразные пальцы
Эта специфическая деформация характеризуется сгибанием в проксимальном межфаланговом суставе и разгибанием в плюснефаланговом суставе. Иногда дополнительно присоединяется разгибательное или сгибательное положение в дистальном межфаланговом суставе.
По мере того как прогрессирует болезнь, формируются стойкие суставные контрактуры молоткообразных пальцев, а на их тыльной поверхности развиваются болезненные омозолелости от давления обувью. В дальнейшем может сформироваться вывих пальца к тылу («когтистый» палец), а развитие остеоартроза в деформированных суставах усиливает болевой синдром.

«Когтистый» палец
Таким образом поперечное плоскостопие является многокомпонентной деформацией переднего отдела стопы. Важнейшими элементами последней, кроме поперечной распластанности, являются дислокация сесамовидных костей плюснефалангового сустава и избыточный внутренний поворот 1-й плюсневой кости.
В большинстве случаев следствием поперечного плоскостопия являются отклонения большого пальца наружу и/или мизинца внутрь, молоткообразная деформация средних пальцев ноги.
Поперечное плоскостопие и халюс вальгус по-разному классифицируют в зависимости от выраженности патологических изменений.

HVA - угол отклонения большого пальца (в норме до 15 градусов). IMA - угол между 1-й и 2-й плюсневыми костями (в норме 8-10 градусов)
По степени (иногда именуются как стадии) деформации переднего отдела стопы (определяется по рентгенологическим данным) выделяют следующие:

Степени вальгусной деформации: 1-я (верхняя картинка), 2-я (нижняя картинка слева), 3-я (нижняя картинка справа)
Поперечное плоскостопие по форме деформации переднего отдела стопы бывает следующей:

Нефиксированная форма. Слева - стопа до коррекции деформации. Справа - стопа после ручной коррекции
Самостоятельно лечить в домашних условиях это заболевание и тем более прибегать к народным средствам крайне не рекомендуется. Следует обратиться к ортопеду.

Фиксированная форма. Слева - стопа до коррекции деформации. Справа - стопа при попытке ручной коррекции
Поперечное плоскостопие разделяется в зависимости от расположения деформации на одностороннюю и двухстороннюю.
Диагноз «поперечное плоскостопие» и «халюс вальгус» устанавливается на основании результатов клинического осмотра, рентгенологических исследований. Эта патология подтверждается с помощью подометрических и плантографических (измерение параметров и графическое изображение стопы) исследований.
При клиническом осмотре врач выясняет, на что жалуется пациент, а также определяет разновидность поперечной плоскостопии согласно классификации. Основными жалобами больного являются следующие:
Болевые ощущения при поперечном плоскостопии чаще локализуются на подошвенной поверхности стопы под головками средних плюсневых костей и медиальной поверхности головки 1-й плюсневой кости. Преимущественно боли периодические и возникают при ходьбе и стоянии, сопровождаясь повышенной утомляемостью ног. Болевые ощущения иногда могут отдавать в коленный сустав или в область голени.
Обычно увеличивается продолжительность и интенсивность болевого синдрома увеличивается по мере прогрессирования деформации. Опять же, наблюдается обратное, когда при тяжелой степени этого заболевания боли не выражены.
При поперечной плоскостопии деформация стопы обладает определенными признаками. Ими являются следующие:
Используют при поперечной плоскостопии следующие рентгенологические исследования:
При выполнении подометрии рассчитывают поперечный индекс по Фридланду, который будет превышать норму в зависимости от степени деформации.
Метод плантографии позволяет обнаружить зоны перегрузки в области переднего отдела стопы, а также высчитать HVA.
Есть патологические состояния, которые можно спутать с ранними проявлениями поперечного плоскостопия (халюс вальгус).
Если наблюдается расширение переднего отдела стопы (в области головок плюсны), то это может быть следствием костно-фиброзных разрастаний в области головки 1-й плюсневой кости. Последние имитируют отклонение большого пальца наружу на 15-20 градусов.
Распространение данных разрастаний на поверхность сустава приводит к подвывиху проксимальной фаланги первого пальца. Это приводит к возникновению отклонения, иногда достигающего 30 градусов. При данной патологии не обнаруживаются какие-либо признаки поперечного плоскостопия и не наблюдается деформации других пальцев ноги. Это патологическое состояние встречается относительно нечасто, приблизительно в 1,5% случаев.
Подобная патология намного реже встречается на мизинце.
В случае этой патологии радикальным вмешательством является операция Шеде. Это связано с тем, что опорная функция стопы при данном заболевании не нарушена и удаление разрастаний полностью излечивает пациента от этой патологии. Выполняется аналогичная операция и при поражении головки 5-й плюсневой кости.
Деформация пальцев и поперечное плоскостопие лечатся в основном с помощью оперативного вмешательства. При начальных проявлениях болезни рекомендуется прибегнуть к консервативной терапии. В основном это имеет место в пожилом возрасте, у подростков, при наличии противопоказаний к выполнению операции, а также в послеоперационном периоде.
С целью возвращение большого пальца на прежнее положение используют различные виды межпальцевых вкладышей, выполняют ежедневные занятия ЛФК, специальные шины для большого пальца и стопы. Для формирования поперечного свода прибегают к:
Если деформация выраженная, применяют ортопедическую обувь. Ниже представлен пример вспомогательного метода лечения этого заболевания.
При наличии косточки около большого пальца Елена Малышева и другие квалифицированные доктора рекомендуют приобрести ортопедические стельки с валиком Зейтца, что дополнительно помогает приостановить прогрессию заболевания в сочетании с изменением образа жизни (отказаться от ношения нерациональной обуви).

Специальная шина для большого пальца стопы со специальным межпальцевым вкладышем
Ножные ванночки, различные физиопроцедуры, корригирующая гимнастика в сочетании с массажем способны лишь временно избавиться от болевого синдрома и обострения бурсита в области головки 1-й или 5-й плюсневой кости. Ликвидировать деформацию невозможно с помощью консервативного лечения .
Сегодня современная концепция хирургического лечения гласит, что операция должна быть радикальной, то есть устранять первопричину деформаций пальцев ноги – поперечное плоскостопие. Так как при этой патологии наблюдается в большинстве случаев отклонение внутрь 1-й плюсневой кости, то основное направление оперативного вмешательства состоит в ликвидации ее неправильного положения.
В зависимости от формы поперечного плоскостопия применяются разные оперативные подходы, которые представлены в таблице ниже.
Если обнаруживается наличие противопоказаний к радикальной операции или у пациентов пожилого возраста, то может быть выполнено паллиативное хирургическое лечение (улучшающее качество жизни пациента, но не устраняется поперечное плоскостопие). Суть такого оперативного вмешательства заключается в коррекции деформаций пальцев, доставляющие человеку наибольшие страдания (халюс вальгус, молоткообразные пальцы).
Выпирающая косточка на ноге знакома огромному количеству женщин и мужчин. Диагноз вальгусная деформация ставится каждому второму пациенту, обратившемуся в поликлинику с жалобами на боль и покраснение сустава большого пальца. Если растет косточка на ноге у большого пальца, что делать в данной ситуации.
Косточка на ноге растет в основном у людей, имеющих лишний вес и наследственную предрасположенность к вальгусной деформации. От чего еще может увеличиваться шишка? Причины увеличения косточки:
Почему растут косточки на ногах у женщин? Прекрасная сторона населения страдает таким заболеванием из-за ношения неправильной обуви, которая сдавливает концы пальцев. Кроме того, ношение каблуков подразумевает нагрузку на плюсневой отдел стопы. В результате сустав большого пальца начинает выпирать.
Отчего растет шишка у мужчин? Мужчины не так сильно подвержены росту косточки, но их это заболевание не обошло стороной. Вальгусная деформация у сильного пола возникает из-за постоянного ношения тяжести.
Почему растет шишечка у ребенка? У детей причиной болезни являются врожденные патологии, например, рахит, эндокринные заболевания.

Врачи предлагают несколько способов лечения косточки на ноге возле большого пальца. Но прежде нужно знать . В первую очередь обращаются к терапевту за получением консультации и рецепта на обезболивающие средства. Затем необходимо сходить к ортопеду для более детального изучения проблемы и проведения обследования.
Медицина называет несколько возможных способов как убрать вальгусную деформацию. В первую очередь необходимо приобрести специальные стельки как только начала расти косточка. Затем проводится комплексное лечение включающее диетическое питание, лазерную и магнитную терапию, физиопроцедуры, массаж, различные обезболивающие крема, таблетки и мази.
Важно! Что делать и чем мазать в каждом индивидуальном случае может сказать только врач. Обычно назначают Диклофенак или Ибупрофен.
Терапию вальгусной деформации следует начинать дома с применением ортопедических приспособлений. При растущей косточке на ноге сбоку, выпирающей во внешнюю сторону, необходимы бандажи. Сегодня производители предлагают множество видов средств для коррекции. Надеяться на положительные или отрицательные отзывы потребителей нельзя. Посоветовать нужное приспособление может только врач, разбирающийся в проблеме.
Магазины медицинской техники предлагают следующие виды фиксаторов, если косточка на ноге растет вверх: супинаторы, стяжки, валики. В некоторых случаях накладывается шина. Когда шишка растет вниз необходимо придерживаться постельного режима, использовать силиконовые дневные корректоры, бандажи, регулируемые шины и фиксаторы для пальцев.
Важно! Перечисленные ортопедические приспособления имеют определенные плюсы и минусы. Корректоры подбираются индивидуально исходя из особенностей болезни пострадавшего, особенно если растет косточка на ноге у ребенка.

Если суставы растут и болят, при этом ортопедические приспособления не помогают, требуется хирургическое вмешательство. Кардинальное решение проблемы необходимо, если деформация сильно мешает жизни пациента, мешает передвижению.
При вскрытии пальца врачи удаляют солевой нарост, затем фиксируют большой палец ноги в нужном положении и стабилизируют сустав. Само хирургическое вмешательство длится около часа. Прооперированный человек должен находиться под присмотром врачей на протяжении трех дней. После проведения операции на больших пальцах ног пострадавший на третий день может вставать, но только на пятку. Первые несколько недель пациенту нельзя сильно нагружать ногу, поэтому лучше придерживаться постельного режима. Для полного восстановления подвижности необходимо минимум 6 недель.
Устранить выпирающую косточку, может не получиться. Но устранить покраснение и боль можно. Нетрадиционная медицина предлагает множество эффективных рецептов, среди которых ванночки, компрессы, втирания. Топ лучших рецептов против симптомов вальгусной деформации:

Чтобы предотвратить дальнейшую деформацию, многие врачи рекомендуют вставлять на ночь между пальцев обычную катушку из-под ниток. Неплохо сказываются солевые ванные. Соль отлично уменьшает воспаление, боль и отечность. Принимать ванные понадобиться регулярно на протяжении двух-трех недель. Также можно попробовать яичную мазь, настоянные на йоде желтые цветки одуванчика, костяной деготь, прикладывание очищенных кусков речной рыбы, натирание высушенными цветами сирени, употребление внутрь отварного риса и шиповника, компрессы из меда с мукой или прополисом.
Болезненная косточка на ноге у основания большого пальца – нередкий повод обращения к врачу. Проблема чаще возникает у женщин и приносит немало страданий. В медицине это заболевание называется «вальгусная деформация первого пальца стопы». Зачастую патология развивается на стопах обеих ног. Уродливая шишка, не позволяющая носить красивую обувь, доставляет не только эстетический дискомфорт. Врачи утверждают: растущая косточка приводит к деформации ступни, что усиливает нагрузку на позвоночник, тазобедренные суставы и колени. В результате пациент получает дополнительные проблемы со здоровьем.
Определяющие факторы развития болезни: нарушенный обмен веществ, слабые мышцы и связки ступни, плоскостопие – врожденное или приобретенное. Уплощение свода стопы приводит к неравномерной нагрузке на плюснефаланговые суставы пальцев, в результате происходят их дегенеративные изменения. Угол между плюсневыми костями меняется, большой палец ноги искривляется в сторону остальных пальцев, головка плюсневой кости фиксируется в неправильном положении и образует болезненную шишку. Слабые сухожилия способствуют прогрессу заболевания.
Факторы, повышающие риск возникновения косточки на ноге:

Равновесие и амортизация во время ходьбы поддерживаются поперечным и продольным сводами стопы. Под воздействием деформирующих факторов головки плюсневых костей отклоняются от нормального положения. Происходит перераспределение нагрузки на ступню.
В результате увеличивается давление на средние плюсневые кости, они опускаются и фиксируются в неправильном положении. Мягкие ткани стопы также изменяются: на подошвах появляются натоптыши и мозоли, напоминающие о себе резкой болью и чувством жжения. Со временем большой палец отклоняется в сторону других (угол до 15-18 градусов), у его основания начинает расти и болеть косточка. Часто шишка опухает, воспаляется, появляются покраснение и потертости кожи. Таковы признаки первой стадии вальгусной деформации.
Как развивается недуг?
В отсутствие лечения недуг прогрессирует и переходит во вторую стадию. Косточка растет в размерах и достигает средней величины. Угол отклонения большого пальца увеличивается до 20-25 градусов. Второй палец ноги приподнят над первым и напоминает молоток, появляются отеки.
Для третьей и четвертой стадий заболевания характерно отклонение первого пальца на угол от 30 градусов и выше. При этом искривлены уже все пальцы стопы, а в местах максимального напряжения ступни разрастаются грубые мозоли. На ноге выпирает косточка большого размера.
Запущенная стадия нередко сопровождается переходом отеков и болей со стопы на голень. Может произойти воспаление плюснефаланговой синовиальной сумки – мешковидного образования, содержащего пластичную жидкость и расположенного на внутренней стороне ступни возле большого пальца.
При попытках удалить огрубевшую кожу и мозоли с помощью домашних средств возможно занесение инфекции в синовиальную жидкость. Это чревато развитием интоксикации, слабости, повышением температуры и появлением другим неприятных симптомов недомогания.
Что делать, если на ноге вдруг стала расти косточка? Самое верное решение – посетить доктора. Участковый терапевт посоветует, к какому врачу идти. Как правило, вопросами диагностики и лечения вальгусной деформации занимаются ортопед-травматолог или хирург. Если болезнь находится в начальной стадии, то своевременная терапия предотвратит ее прогрессирование и замедлит рост косточки на ноге.

Диагностика
Опытный врач может правильно поставить диагноз и определить стадию заболевания при визуальном осмотре. Оценивается состояние сосудов пациента, упругость (тургор) верхней части стоп, тактильная чувствительность и ограниченность движений ступней. Предварительно определяется степень повреждений больших пальцев.
Однако симптомы этого недуга похожи на проявления других болезней: подагры, деформирующего артроза, артрита, некоторых системных патологий. Поэтому назначаются следующие дополнительные исследования:
1. Рентгенография: снимок стопы выполняют в трех проекциях, что позволяет детализировать изменения костных тканей.
2. Плантография: с помощью специального аппарата-плантографа получают отпечаток подошвы и оценивают состояние опорной поверхности и сводов стопы, распределение нагрузки, наличие плоскостопия и деформаций.
3. Подометрия: этот метод применяют для выявления плоскостопия или экскавации (высокого свода) стопы.
Существуют и другие диагностические методики, например: ихнография, электротензометрия, обследования с помощью различных датчиков. Комплексный подход дает возможность поставить точный диагноз и назначить адекватное лечение.
В зависимости от стадии заболевания врач посоветует выбрать один из способов исцеления – консервативный или хирургический. Каждый имеет свои положительные и отрицательные стороны. Оперативное вмешательство позволяет быстро и навсегда избавиться от проблемы, но более травматично. Консервативное лечение – щадящее, но длительное и трудоемкое. Краткий обзор методик поможет выбрать подходящий вариант.
1. Консервативная терапия.
Безоперационный метод возможен, если болезнь находится в первой или второй стадии. По отзывам пациентов, облегчение приносит:

Большую помощь в успешной борьбе с косточкой на ноге оказывают специальные фиксаторы и корректоры. Они закрепляют больной сустав в нужном положении на длительное время. Ортопедические приспособления в сочетании с гимнастикой и физиотерапевтическими процедурами позволяют замедлить развитие патологических процессов.
Для профилактики деформации сустава большого пальца и в начальной стадии заболевания подходят гелевые фиксаторы. Это мягкие прокладки между первым и вторым пальцами с боковым лепестком для косточки. Основное назначение – снизить нагрузку на сустав при движении и защитить выпирающую шишку от натирания. Во время реабилитационного периода после операции пользу принесут шарнирные шины. С их помощью первый палец ноги удерживается в нужном положении, при этом сохраняется подвижность стопы. Шарнирный фиксатор незаменим для комфортного передвижения после снятия жесткого бандажа.
Если по каким-то причинам операцию делать нельзя, то для лечения вальгусной деформации применяют ночной бандаж. Это шина-фиксатор, жестко удерживающая сустав и ступню в статичном положении. После длительного ношения бандажа косточка на ноге может исчезнуть, так как отклонение пальца устраняется, и воспаление исчезает.
2. Хирургическое лечение.
В запущенных случаях болезни прибегают к радикальному вмешательству. Современные технологии позволяют сохранить сустав и его подвижность. Существует около двух сотен хирургических методик, обеспечивающих полное излечение. Если врач советует – лучше сделать операцию. Обзор положительной статистики исцелений дает уверенность в разумности такого решения.

Наиболее распространенные методы исправления суставов ног:
Восстановительный период после хирургического вмешательства не превышает одного месяца. Необходимо носить ортопедическую обувь и пользоваться ночным бандажом. Врач прописывает лекарства против воспаления и советует делать специальную гимнастику для ног.

Как предотвратить рост шишек?
Заботиться о ногах нужно с детства. Во время беременности будущей маме необходимо выполнять рекомендации врача, чтобы исключить неврологические проблемы у ребенка. Нельзя ставить младенца на ножки раньше времени, обязательно проводится профилактика рахита. Следует своевременно посещать доктора и подбирать правильную детскую обувь.
Для взрослых важно: контролировать свой вес, активно двигаться, носить удобную качественную обувь, следить за состоянием эндокринной системы, своевременно выявлять наличие плоскостопия. Ежегодный профилактический осмотр врача-ортопеда поможет определить заболевание на ранней стадии и предпринять меры по излечению косточек возле большого пальца.