Що можна і не можна на Різдвяний піст?
У 2018 році Різдвяний пост розпочнеться 28 листопада. У цей період православні віруючі готуються до зустрічі Різдва.
Гостра серцева недостатність (код за МКХ – 150) – це зниження ефективності серцебиття. Механізм розвитку патології коротко можна описати так: у легенях та серці порушується обіг крові, від чого міокард перевантажується, що веде до його нездатності повноцінно перекачувати кров. Патогенез ГСН різноманітний, класифікація гострої серцевої недостатності передбачає попереднє хронічний перебіг(ХСН може бути наслідком вже присутніх серцевих патологій) або гостре. Найчастіше захворювання є ускладненням після перенесеного інфаркту міокарда. Наздогнати цей синдром може як у літньому, так і в молодому віці.
Причини розвитку гострої серцевої недостатності як у жінок, так і у чоловіків поділяють на первинні та вторинні, але частіше кардіологи стикаються зі змішаним видом порушень.
До первинних причин патології у дорослих та дітей можуть належати:
Від цих патологій клітини м'язів серця запалюються або відбувається їхня дистрофія. Харчування та необхідні речовини надходять у меншій кількості, нервове регулюванняпорушується, а стан серцевого м'яза стає гіршим.
Вторинні причинизахворювання не надають прямого впливу на міокард, але ведуть до загальної перевтоми та нестачі кисню. До цих відхилень відносяться:
При гіпертонії серце збільшується у вазі, судини погано забезпечують його, порушується скорочувальна здатність, що веде до виникнення гострої форми недуги. Атеросклеротичні бляшки створюють причини дефіциту кисню, заважаючи достатньому надходженню крові до серця. Гостра серцева недостатність — явище, у якому клітини міокарда взагалі перестають брати участь у процесі кровообігу, стаючи причиною розвитку гіпоксії.
Вроджені аномалії розвитку серця, міокардит та гострі інфекціїможуть часто спричиняти серцеву непрацездатність у дітей до трирічного віку. Пізніше синдромгостра серцева недостатність у дитини частіше розвивається через вплив на серце сильних отруєнь. Небезпека полягає в тому, що у дітей симптоми виявляються лише згодом.
Залежно від того, який відділ серця перевантажений, захворювання ділиться на правошлуночковий та лівошлуночковий різновиди. Ознаки того й іншого типу гострої серцевої недостатності різняться між собою.
Прояви патології лівого шлуночка виникають у таких випадках:
Гостру лівошлуночкову форму недуги часто називають серцевою астмою. При цьому захворюванні трапляються напади (частіше в нічний час), пов'язані з утрудненим диханням. До симптомів цього патології відносять:

Якщо не надати хворому своєчасну медичну допомогу, цей стан може викликати набряк легені, ознаками якого вважаються вдихи, що клекочуть, і видихи. Далі змінюється ритмічність дихання до повного припинення. Найважча ознака непрацездатності лівого шлуночка – кардіогенний шок та колапс. Він трапляється, якщо раптово перестає скорочуватися близько половини міокарда. Такий стан загрожує життю.
Ознаки виявляються за таких станах:
Під час правошлуночкового типу відзначають такі симптоми:

Гостра серцева недостатність — це стан, у якому допомогти пацієнту можливо лише за умов стаціонару.
Смерть пацієнта з гострою формою патології часто описується як нещасний випадок, що відбувається поза лікарняними стінами і може наступити від перенапруги (як фізичного, так і нервового). Половина пацієнтів незадовго до моменту смерті висловлювали передсмертні скарги на пекучу давить більу серці та відчуття страху.
У чверті пацієнтів смерть приходить миттєво на фоні стабільного стану, у решти за кілька тижнів перед смертю відзначаються ранні проявикатастрофи, що насувається, такі як:
Слабкість та переднепритомний стан переходять у фібриляцію шлуночків серця та повну його зупинку (асистолію). Через пару секунд кровообіг мозку припиняється і хворий непритомніє. Безпосередньо перед виникають такі симптоми, як мимовільні скорочення м'язів, шумні вдихи, блідість та сірий відтінок шкіри.
Ще через 2 хвилини зіниці розширюються до максимальних розмірів, а зорові рефлекси зникають. Через 3 хвилини дихання повністю зупиняється, у мозку відбуваються непоправні процеси.
Для призначення ефективної терапіїнеобхідно встановити причину виникнення захворювання. Під час огляду лікар бачить характерне становище тіла пацієнта, синій відтінок губ, опуклість вен на шиї. Прослуховування серця дає поняття про порушення ритму, наявність тахікардії до 120 і більше ударів на хвилину. Кардіолог вимірює артеріальний тиск, показники якого вказують на гіпертонію. Також лікар прослуховує легені на наявність зміненого дихання, пальпує печінку.
Електрокардіограма виробляється і розшифровується бригадою відразу ж у машині швидкої допомоги. Після прибуття пацієнта в медична установадіагностика проводиться за таким алгоритмом:
За всіма цими результатами можна визначити найефективніший шлях лікування: медикаментозний чи хірургічний. Діагностика захворювання не становить особливих труднощів, а ось невідкладну допомогу надати хворому вже набагато важче. Щоб уникнути незворотних наслідків, при найменших симптомаххвороби необхідне негайне звернення до кардіолога. Лікарем призначається терапія гіпертонії та ішемії, контроль артеріального тиску, рівня цукру та холестерину. Обов'язково регулярно проходити дослідження ЕКГдітям із сприятливою спадковістю. Їх лікування має починатися зі своєчасних профілактичних заходів.
 Перша допомога до приїзду лікарів включає наступні дії:
Перша допомога до приїзду лікарів включає наступні дії:
Після етапу проведення невідкладних догоспітальних заходів хворого терміново доставляють до лікарні. У стаціонарі продовжують лікування. Якщо після надання першої допомоги пацієнт приходить у повну норму, то він може відмовитися від лікування в стінах лікарні. Але через 6 годин бригада «швидкої» має виїхати, щоб проконтролювати його стан хворого чи передати дільничному поліклініку виклик.
Якщо напад трапився в людини з хронічною формою захворювання, це привід переглянути і скоригувати призначену раніше терапію.
Основні заходи, що проводяться у стаціонарі, полягають у використанні лікарських препаратів:
| Засіб | Дія |
|---|---|
| Позитивні інотропні агенти (Норадреналін, Допамін, Добутамін, Інгібітори фосфодіестерази III, Дігоксин) | Застосовуються на тимчасовій основі, оскільки підвищують потребу серцевого м'яза у кисні. Збільшують скоротливість міокарда. |
| Вазодилятатори (Нітрогліцерин, Нітропрусид натрію та інші) | Зменшують навантаження на серце, розширюють вени та артеріоли, зменшують легеневий тиск, знижують периферичний судинний опір та артеріальний тиск. Неприпустимі для використання при зниженому тиску. |
| Морфін | Є наркотичною речовиною. Має аналгетичну та седативну дію. Купірує набряк легень, усуває больовий синдром за грудиною, який не пропадає після прийому нітрогліцерину. Має ряд побічних ефектів (нудота та блювання, напад брадикардії, погіршення дихання, артеріальна гіпотензія). |
| Бета-адреноблокатори | Прийом неприпустимий при порушеннях скорочувальної здатностіміокарда. Купує набряклість легень. |
Термінова допомога хірургів може у деяких випадках врятувати ситуацію. Актуальним оперативне втручання буде при захворюваннях серцево-судинної системи, що спричинили гострий нападнедостатності міокарда: розшарування та розрив аневризми аорти, клапанні вади, гостра регургітація аорти, хронічна кардіоміопатія у стадії декомпенсації та інші патології.
Хірургічне лікування може включати наступні операції:
Будь-які прояви захворювання повинні стати стимулом для виклику «невідкладної допомоги», обстеження та подальшого лікування причин виникнення нападу. Прогноз при гострій серцевій недостатності залежить від того, наскільки швидко буде надано допомогу, як сильно виражені порушення міокарда та умови розвитку невідкладного стану. Згідно зі статистичними даними, більша половина всіх випадків закінчується смертельними наслідками. Особливо це стосується людей похилого віку та дітей. Інші не менш небезпечні наслідки при гострій серцевій недостатності виникають у вигляді таких патологій: бронхопневмонія, ниркова або печінкова недостатність, набряк легень, емболія, інсульт. Діагноз "гостра серцева недостатність" - це привід вкрай дбайливо ставитися до свого здоров'я.
Кількість людей у світі, які щорічно помирають від захворювань серцево-судинної системи, перевищує 13-14 млн. З кожним роком ця цифра збільшується, і патології серця та судин стають лідером серед захворювань, що призводять до смерті. Лікарі пояснюють таку сумну тенденцію умовами життя сучасної людинита його звичками.
Більшість міських жителів практично не приділяють уваги фізичному здоров'ю, воліючи пішим прогулянкам користуватися особистим чи громадським транспортом. Постійні стреси, рясне харчування, яке складно назвати натуральним та корисним, шкідливі звички – все це негативно впливає на роботу міокарда, що призводить до розвитку хронічної серцевої недостатності. Основна небезпека такого стану в тому, що хронічна форма будь-якої миті може перейти в гостру стадію, яка в переважній більшості випадків (близько 74%) закінчується смертю хворого.
Серцева недостатність - це порушення в роботі міокарда, які можуть мати гострий або хронічний характер і супроводжуються недостатнім кровопостачанням. внутрішніх органів. При гострій формі патології кров до органів практично не надходить, внаслідок чого настає гостра гіпоксія (недостача кисню) всіх тканин та органів, яка швидко призводить до смерті пацієнта.
Всі форми серцевої недостатності пов'язані з недостатньою скорочувальною здатністю міокарда, яка може бути наслідком патологічних факторів (хронічних захворювань або порушень роботи внутрішніх органів) або інших причин, не пов'язаних зі станом здоров'я. Гостра серцева недостатність майже завжди викликає важкі патології, які стають причиною летального результату.

До них відносяться:
Для правильної допомоги велике значення має діагностика патології, визначення типу серцевої недостатності та її симптоматики.
Найчастіше недугою страждають жінки (близько 63% всіх випадків). Лікарі пояснюють цей факт нестабільністю емоційного стануі різкими гормональними стрибками, що надають стимулюючий вплив на соматичну та центральну нервову систему, яких у чоловіків зазвичай не відбувається. Жінки більш схильні до стресів і тривожності, у них частіше виявляються депресивні розлади.

Стрес – один із основних негативних факторів, що сприяють розвитку порушень у роботі серця, тому важливо контролювати емоції та вчасно звертатися за допомогою, якщо самостійно впоратися з хвилюванням не виходить.
Важливо!Більше половини жінок дітородного вікуживуть у стані хронічного стресу, відмовляючись від допомоги психологів та психотерапевтів. Таке легковажне ставлення до здоров'я збільшує ризик виникнення гострої серцевої недостатності у 4 рази!

| Типу патології | Причина виникнення |
|---|---|
| Перевантажувальна | Причиною є підвищені навантаження, які серце не може впоратися. Часто даний типпатології виникає при вроджених вадах серця, але іноді може розвиватися при фізичній активності та сильних емоційних хвилюваннях |
| Міокардіальна | Пов'язана порушеннями обмінних процесів у тканинах серцевого м'яза, через які порушується скорочувальна здатність міокарда. |
| Комбінована | Виникає і натомість середніх (іноді – помірних) навантажень, із якими орган неспроможна впоратися через хронічних патологійв обмінних процесах тканин міокарда |
Гемодинаміка – це термін, яким позначається рух крові за артеріями та судинами. Кров'яний тиск залежить від двох факторів: консистенції крові та опору судинних стінок. За типом гемодинаміки розрізняють два види патології.
Застійна гемодинаміка
Гіпокінетичний тип гемодинаміки

Кардіогенний шок діагностується переважно у людей похилого віку незадовго до настання смерті. Найчастіше патологія настає на тлі загострення інших хронічних захворювань: діабету 1 та 2 типу, гіпертензії, інсультів та інфарктів в анамнезі. Зрозуміти, що після нападу може наступити летальний кінець, можна за такими ознаками:
Важливо! Екстрена допомога при ознаках кардіогенного шоку має бути негайно – у перші хвилини після настання нападу. Якщо хворому не буде надано реанімаційні заходи, може настати летальний кінець.

Ознаки стану відрізнятимуться залежно від форми патології, локалізації та ступеня ураження. Головний симптом, що свідчить про перехід патології у гостру форму, – зміна серцевого ритму (синусова тахікардія). Серце хворого починає битися швидше, а частота скорочень перевищує 100 ударів за хвилину.
Визначення типу недостатності важливо для надання першої допомоги та подальшого лікування, тому їх потрібно знати та вміти розрізняти самостійно.
Якщо уражений правий шлуночок серця, в організмі пацієнта відбуваються зміни, здебільшого несумісні з життям: відбувається різке зниженнякількості білка в плазмі крові, змінюється сольовий баланс, настає загальне виснаження організму.

Розпізнати критичний станможна за такими ознаками:
Зі 100%-вою точністю діагностувати правошлуночкову форму патології можна за допомогою рентгенографії та ЕКГ. На електрокардіограмі буде видно поштовхові перевантаження з боку правого передсердя і шлуночка (нанесені як зубці).

Задишка та сухий кашель – це ознаки лівошлуночкової серцевої недостатності
Порушення в роботі лівого шлуночка можна запідозрити за наступною симптоматикою:
Важливо!За підозри на кардіогенний шок хворому необхідно надати долікарську допомогуВ іншому випадку шанси врятувати життя пацієнту будуть практично нульовими. Тому ознаки та симптоми, а також правила надання невідкладної допомоги потрібно знати, особливо якщо в сім'ї є люди із захворюваннями серця та судин, а також ті, що входять до групи ризику (при ожирінні, цукровому діабеті тощо).
Як стверджують кардіологи, кожен 4 пацієнт не відчуває жодних ознак смерті, що наближається. Але це зовсім не означає, що клінічна симптоматика також відсутня. В більшості випадків раптова смертьнастає після втрати свідомості та виникнення судом. Приблизно за 10-30 хвилин до цього зіниці хворого розширюються і темніють, а шкіра починає потихеньку синіти і втрачати тепло.
Майже в усіх хворих цьому етапі виникають проблеми з диханням – воно стає рідкісним і важким, і у якийсь момент припиняється зовсім. Імовірність успішного усунення нападу становить близько 30-35 % за умови, що пацієнту будуть вчасно проведені лікувальні заходи, та надана необхідна допомога.
Принципи надання невідкладної допомоги при різних формахсерцевої недостатності однакові, але певні відмінності все ж таки є.

Перша допомога при правошлуночковій серцевій недостатності:
Перша допомога при лівошлуночковій серцевій недостатності:
За будь-якої форми патології важливо забезпечити надходження свіжого повітря. Для цього потрібно відкрити всі кватирки в приміщенні (якщо можливість дозволяє винести хворого на вулицю). З тіла зняти усі пояси, браслети та інші аксесуари, які можуть здавлювати шкіру та заважати току крові по судинах. Груди обов'язково звільняються від одягу, всі гудзики розстібаються.
Важливо!До прибуття «Швидкої допомоги» не можна залишати хворого без нагляду. Якщо є помічники, потрібно заздалегідь підготувати документи і згадати, чим хворів хворий Останнім часомякі ліки приймає зараз, і чи є в анамнезі хронічні захворювання. Ця інформація знадобиться як лікарям невідкладної бригади, так і співробітникам лікарні, куди буде доставлено хворого.
Зменшити ризик порушень у роботі серця допоможе відповідальний підхід до власного здоров'я. Немає такої людини, яка б не володіла достатньою кількістю інформації щодо здоровому образужиття та правильного харчування, але мало хто вважає дійсно необхідним дотримуватися рекомендацій фахівців та дієтологів. Такий підхід може згубно позначитися на здоров'ї всього організму та функціонуванні найважливіших органів, включаючи серце та судини.

Слідкуйте за вагою
Зайва вага та ожиріння створюють підвищене навантаження на всі органи та системи, але найбільше страждає опорно-руховий апарат та серце. До того ж, при ожирінні часто підвищується цукор та рівень холестерину в крові, що призводить до закупорки судин, утворення бляшок та тромбів. Гіпертонія, на яку страждають майже всі опасисті люди, — одна з головних причин виникнення проблем із серцем.
Обмежте споживання солі
Сіль у підвищених кількостях – ворог здоров'я. Споживання солоних продуктів у великих кількостях спричиняє затримку рідини у тканинах, збільшуючи навантаження на серце. Якщо набряки поєднуються із зайвими кілограмами, уникнути порушень у роботі міокарда буде практично неможливо.
Дотримуйтесь дієти
Помірне харчування з нормальною калорійністю, великим змістомфруктів та овочів, м'яса, молочних продуктів, риби допоможе підтримувати здоров'я серцевого м'яза протягом усього життя. Для зміцнення серця до раціону обов'язково треба включати:

А ось від копченостей, спецій, маринадів, жирних соусів та продуктів з додаванням барвників, ароматизаторів, підсилювачів смаку та інших синтетичних речовин краще відмовитись зовсім. Здоров'я вони точно не додадуть.
Відмовтеся від шкідливих звичок
Тютюн та алкоголь отруюють весь організм. Особливо дістається нервовій системі, печінці та серцю. Навіть найздоровіший організм через кілька років куріння чи зловживання міцними напоями перестане справлятися з такими навантаженнями, тому відмова від шкідливих звичок – першочергове завдання для людей, схильних до захворювання серцево-судинної системи.
Більше рухайтесь
Тут варто зазначити: якщо у людини діагностовано будь-яку форму серцевої недостатності (або інші проблеми з серцем), будь-яке навантаження допускається лише з дозволу лікаря. Для складання індивідуальних програм можна звернутися до фахівця з лікувальної фізкультури. Під час руху покращується циркуляція крові, транспортування кисню до органів та загальне самопочуття людини, тому рухатися потрібно у будь-якому віці та за будь-яких фізичних даних.

Гостра серцева недостатність – смертельно небезпечна патологіятому не варто легковажно ставитися до власного організму. Якщо в сім'ї є люди із захворюваннями серця, важливо ознайомитися із симптомами синдрому та навчитися визначати тип та локалізацію поразки – іноді від цього залежить життя близької людини.
При гострій серцевій недостатності завжди потрібна екстрена госпіталізація, оскільки такий патологічний стан розвивається надзвичайно стрімко.
Якщо виникає такий небезпечний поліетиологічний симптомокомплекс, серцевий м'яз при ГСМ перестає справлятися зі своєю основною функцією - перекачуванням крові.
Блискавично розвивається прогресуюче порушення роботи міокарда. Цей тяжкий синдром зустрічається найчастіше при різних захворюваннях внутрішніх органів. Перебіг багатьох серцевих хвороб часто ускладнюється гострою серцевою недостатністю. Виникнення її пов'язані з проблемами серця.
Життєві процеси в організмі безперервно відбуваються завдяки міокарду. Його основною властивістю є здатність до скорочення. Внаслідок невпинної роботи серця всі органи людини постійно постачаються кров'ю. Гостра патологія міокарда, виникнення кисневого голодуваннялежить в основі ГСМ.
Виникає недостатність серцевого викиду. Податливість стінок міокарда зменшується. Функціонуюча маса серцевого м'яза знижується. Кров проходить через усі тканини організму надто повільно, погано постачаючи внутрішні органи поживними речовинами. Це призводить до застійних явищ у системі кровообігу та до розвитку набряків у тканинах. Виникає дисфункція легеневого та внутрішньосерцевого кровообігу. Такий небезпечний синдром нерідко виникає при різних захворюваннях у дорослих та дітей. Недуга може бути самостійною патологією.
ОСН нерідко розвивається і натомість гіпертонії, кардіосклерозу, ІХС, міокардиту.
Об'єм крові, яка надходить до артеріальної системи, різко падає, оскільки міокард скорочується надто слабо. Від ступеня та характеру ураження міокарда залежить швидкість розвитку ГСН.
Як правило, внаслідок раптового сильного навантаження міокарда протягом декількох хвилин розвивається гостра форма ГСМ. Ця недуга провокується некрозом міокарда, лихоманкою, розривом стінок шлуночків, клапанними вадами. Внаслідок транссудації плазми із судин виникає гострий набряк легень.
Виразність клінічних ознак відбиває класифікація гострої серцевої недостатності.
У медичній практиці виділяють такі різновиди ГСН:

Безпосередні причини гострої серцевої недостатності у дітей та дорослих можуть бути різними.
Розвиваються такі патологічні процеси:
Якщо з'явилися ознаки гострої серцевої недостатності, причину патології визначає спеціаліст.
Вже наявні захворювання сприяють розвитку недостатності міокарда.
Провокуючими факторами правошлуночкової ОСН є:

Тригерами виникнення ГСМ лівого шлуночка є:
Якщо розвивається певна форма гострої серцевої недостатності, симптоми виникають відразу.
Частота серцевих скорочень падає. Розвивається набряк легень. Хворого турбує почуття стискання горла. Він відчуває страх відходу із життя. Внаслідок уповільнення венозного кровотоку розвивається гепатоюгулярний рефлюкс - набухання шийних вен. До великих розмірівзбільшується печінка.

З носа, з рота може виходити піна. Оскільки не забезпечується адекватний кровообіг, розвивається кардіогенний шок. Це стає причиною порушення нормального тканинного обміну речовин, повноцінної доставки кисню. Пацієнт відчуває сильну слабкістьта підвищену стомлюваність. Симптоми ОСН та перебіг серцевої патології обумовлюються її різновидом. Особливо яскраво ознаки патології проявляються під час руху. Різким наростанням симптомів характеризується ОСН за лівошлуночковим типом.
Прояви лівошлуночкової недостатності:
Ускладненнями цього синдрому є кардіогенний шок та серцева астма.
У пацієнта з правошлуночковою ГСН з'являються такі симптоми:

Зазвичай у двох випадках протікає гостра форма недостатності міокарда:
 З опитування хворого розпочинається інформативна діагностика. Через дихальних шуміві хрипів прослуховування серця утруднене. Апаратні методи дослідження використовують для визначення діагнозу. Ознаки дистрофії міокарда, коронарної недостатності, гіпертрофії ураженого серцевого відділу спостерігаються на ЕКГ
З опитування хворого розпочинається інформативна діагностика. Через дихальних шуміві хрипів прослуховування серця утруднене. Апаратні методи дослідження використовують для визначення діагнозу. Ознаки дистрофії міокарда, коронарної недостатності, гіпертрофії ураженого серцевого відділу спостерігаються на ЕКГ
Ознаки патології серця можуть визначатися під час лабораторного обстеження. Підвищення тиску камерах міокарда визначається при катетеризації. УЗД серця протипоказань не має, є інформативним безпечним методомдіагностики Рентгенологічне дослідженнядозволяє визначити зміни в парному органіповітряного дихання, застій у серцевих судинах. Недостатність міокарда підтверджується при ультразвуковому допплерівському дослідженні.
Хворому потрібна своєчасна кваліфікована медична допомогапри симптомах серцевої недостатності Комплексні заходи потрібні, щоб повністю позбавитися серцевої недуги.
Невідкладна долікарська допомога:

Прості засоби можна використовувати, коли у хворого немає необхідних лікарських засобів. Щоб надати дієву першу допомогу при гострій серцевій недостатності, використовується ванна з гірчицею для ніг. Цей перевірений засіб дозволяє швидко зняти набряк. Лікування гострої серцевої недостатності перебуває у компетенції кардіологів.
Фахівці призначають необхідний лікувальний курс:
Важливою є профілактика гострої серцевої недостатності. Емоційні переживання, інтенсивні заняття спортом, швидкий біг протипоказані хворим із патологією серця. Необхідна спеціальна дієта, контроль ваги. Зі свого життя слід повністю виключити тютюн та алкогольні напої. Пацієнт здатний запобігти ускладненням цієї тяжкої серцевої патології.
Заходи невідкладної допомоги при гострій серцевій недостатності можуть врятувати людині життя, оскільки вона наражається на серйозну загрозу. Кожен здорова людинаповинен знати, що таке ГСМ, добре розуміти небезпеку цього тяжкого захворювання.
Якщо виникла гостра серцева недостатність, невідкладна допомога потрібна пацієнтові негайно. Якість життя хворого суттєво покращиться внаслідок своєчасного адекватного лікування.
Серцева недостатність– гострий або хронічний стан, викликаний ослабленням скорочувальної здатності міокарда та застійними явищами у малому чи великому колі кровообігу. Виявляється задишкою у спокої або при незначному навантаженні, стомлюваністю, набряками, ціанозом (синюшністю) нігтів та носогубного трикутника. Гостра серцева недостатність небезпечна розвитком набряку легенів та кардіогенного шоку, хронічна серцева недостатність веде до розвитку гіпоксії органів. Серцева недостатність – одна із найчастіших причин смерті людини.
Зниження скорочувальної (насосної) функції серця при серцевій недостатності веде до розвитку дисбалансу між гемодинамічними потребами організму та можливістю серця у їх здійсненні. Цей дисбаланс проявляється перевищенням венозного припливу до серця та опору, який необхідно подолати міокарду для вигнання крові в судинне русло, над здатністю серця перемістити кров у систему артерій.
Не будучи самостійним захворюванням, серцева недостатність розвивається як ускладнення різних патологійсудин і серця: клапанних вад серця, ішемічної хвороби, кардіоміопатії, артеріальної гіпертензії та ін.
При деяких захворюваннях (наприклад, артеріальної гіпертонії) наростання явищ серцевої недостатності відбувається поступово, роками, тоді як за інших (гострому інфаркті міокарда), що супроводжуються загибеллю частини функціональних клітин, цей час скорочується до днів і годин. При різкому прогресуванні серцевої недостатності (протягом хвилин, годин, днів) говорять про її гостру форму. У решті випадків серцеву недостатність розглядають як хронічну.
На хронічну серцеву недостатність страждають від 0,5 до 2% населення, а після 75 років її поширеність становить близько 10%. Значимість проблеми захворюваності на серцеву недостатність визначається неухильним збільшенням числа пацієнтів, що страждають нею. високим показникомсмертності та інвалідності хворих.
Серед найчастіших причин серцевої недостатності, що зустрічаються у 60-70% пацієнтів, називають інфаркт міокарда та ІХС. За ними слідують ревматичні вади серця (14%) та дилатаційна кардіоміопатія (11%). У віковій групістарше 60 років, крім ІХС, серцеву недостатність викликає також гіпертонічна хвороба (4%). У пацієнтів похилого віку частою причиною серцевої недостатності служить цукровий діабет 2-го типу та його поєднання з артеріальною гіпертонією.
Чинники, які провокують розвиток серцевої недостатності, викликають її прояв у разі зниження компенсаторних механізмів серця. На відміну від причин, фактори ризику потенційно оборотні, та їх зменшення чи усунення може затримати посилення серцевої недостатності та навіть врятувати життя пацієнта. До них входять: перенапруга фізичних і психоемоційних можливостей; аритмії, ТЕЛА, гіпертензивні кризи, прогресування ІХС; пневмонії, ГРВІ, анемії, ниркова недостатність, гіпертиреоз; прийом кардіотоксичних препаратів, ліків, які сприяють затримці рідини (НПЗП, естрогенів, кортикостероїдів), що підвищують артеріальний тиск (ізодрану, ефедрину, адреналіну).; виражене та швидко прогресуюче збільшення маси тіла, алкоголізм; різке збільшення ОЦК при масивній інфузійної терапії; міокардити, ревматизм, інфекційний ендокардит; недотримання рекомендацій щодо лікування хронічної серцевої недостатності.
Розвиток гострої серцевої недостатності часто спостерігається на тлі інфаркту міокарда, гострого міокардиту, важких аритмій (фібриляції шлуночків, пароксизмальної тахікардії та ін.) При цьому відбувається різке падінняхвилинного викиду та надходження крові до артеріальної системи. Гостра серцева недостатність клінічно подібна до гострої судинної недостатності і іноді позначається як гострий серцевий колапс.
При хронічній серцевій недостатності зміни, що розвиваються в серці, тривалий час компенсуються його інтенсивною роботою та пристосувальними механізмами судинної системи: зростанням сили скорочень серця, почастішанням ритму, зниженням тиску в діастолу за рахунок розширення капілярів та артеріол, що полегшує спорожнення серця під час систоли, підвищенням перфузії. тканин.
Подальше наростання явищ серцевої недостатності характеризується зменшенням обсягу серцевого викиду, збільшенням залишкової кількості крові у шлуночках, їх переповненням під час діастоли та перерозтягуванням. м'язових волоконміокарда. Постійна перенапруга міокарда, що намагається виштовхнути кров у судинне русло і підтримати кровообіг, викликає компенсаторну гіпертрофію. Однак у певний момент настає стадія декомпенсації, зумовлена ослабленням міокарда, розвитком у ньому процесів дистрофії та склерозування. Міокард сам починає відчувати нестачу кровопостачання та енергозабезпечення.
У цій стадії патологічний процесвключаються нейрогуморальні механізми. Активація механізмів симпатико-адреналової системи викликає звуження судин на периферії, що сприяє підтримці стабільного артеріального тиску в руслі великого кола кровообігу при зменшенні об'єму серцевого викиду. Ниркова вазоконстрикція, що при цьому розвивається, призводить до ішемії нирок, що сприяє внутрішньотканинній затримці рідини.
Підвищення секреції гіпофізом антидіуретичного гормонузбільшує процеси реабсорбції води, що тягне за собою зростання об'єму циркулюючої крові, підвищення капілярного та венозного тиску, посилену транссудацію рідини у тканині.
Т. о., виражена серцева недостатність призводить до грубих гемодинамічних порушень в організмі:
При уповільненні кровотоку зростає поглинання тканинами кисню з капілярів із 30% гаразд до 60-70%. Збільшується артеріовенозна різниця насичення крові киснем, що призводить до розвитку ацидозу. Накопичення недоокислених метаболітів у крові та посилення роботи дихальної мускулатури викликають активізацію основного обміну. Виникає замкнене коло: організм відчуває підвищену потребу в кисні, а система кровообігу нездатна її задовольнити. Розвиток так званої кисневої заборгованості веде до появи ціанозу та задишки. Ціаноз при серцевій недостатності може бути центральним (при застої в малому колі кровообігу та порушенні оксигенації крові) та периферичним (при уповільненні кровотоку та підвищеній утилізації кисню у тканинах). Так як недостатність кровообігу більш виражена на периферії, у пацієнтів із серцевою недостатністю спостерігається акроціаноз: синюшність кінцівок, вух, кінчик носа.
Набряки розвиваються внаслідок ряду факторів: внутрішньотканинної затримки рідини при підвищенні капілярного тиску та уповільнення кровотоку; затримки води та натрію при порушенні водно-сольового обміну; порушення онкотичного тиску плазми при розладі білкового обміну; зменшення інактивації альдостерону та антидіуретичного гормону при зниженні функції печінки. Набряки при серцевій недостатності спочатку приховані, виражаються швидким збільшенням маси тіла та зменшенням кількості сечі. Поява видимих набряків починається з нижніх кінцівокякщо пацієнт ходить, або з крижів, якщо хворий лежить. Надалі розвивається порожнинна водянка: асцит (черевна порожнина), гідроторакс (порожнини плеври), гідроперикард (перикардіальна порожнина).
Застійні явища у легенях пов'язані з порушенням гемодинаміки малого кола кровообігу. Характеризуються ригідністю легень, зменшенням дихальної екскурсії грудної клітки, обмеженою рухливістю легеневих країв. Проявляється застійним бронхітом, кардіогенним пневмосклерозом, кровохараканням. Застійні явища великого кола кровообігу викликають гепатомегалію, що проявляється тяжкістю та болем у правому підребер'ї, а потім і серцевий фіброз печінки з розвитком у ній сполучної тканини.
Розширення порожнин шлуночків та передсердь при серцевій недостатності може призводити до відносної недостатності передсердно-шлуночкових клапанів, що проявляється набуханням вен шиї, тахікардією, розширенням меж серця. При розвитку застійного гастриту з'являється нудота, втрата апетиту, блювання, схильність до метеоризм, втрата маси тіла. При прогресуючій серцевій недостатності розвивається тяжкий ступінь виснаження – серцева кахексія.
Застійні процеси у нирках викликають олігурію, підвищення відносної щільності сечі, протеїнурію, гематурію, циліндрурію. Порушення функцій центральної нервової системипри серцевій недостатності характеризується швидкої стомлюваності, зниженням розумової та фізичної активності, підвищеною дратівливістю, розладом сну, депресивними станами.
За швидкістю наростання ознак декомпенсації виділяють гостру та хронічну серцеву недостатність.
Розвиток гострої серцевої недостатності може відбуватися за двома типами:
У розвитку хронічної серцевої недостатності за класифікацією Василенка-Стражеска виділяють три стадії:
I (початкова) стадія– приховані ознаки недостатності кровообігу, що виявляються лише у процесі фізичного навантаження задишкою, серцебиттям, надмірною стомлюваністю; у спокої гемодинамічні порушення відсутні.
ІІ (виражена) стадія– ознаки тривалої недостатності кровообігу та гемодинамічних порушень (застійні явища малого та великого кіл кровообігу) виражені у стані спокою; різке обмеження працездатності:
ІІІ (дистрофічна, кінцева) стадія– стійка недостатність кровообігу та обміну речовин, морфологічно незворотні порушення структури органів (печінки, легень, нирок), виснаження.
Гостра серцева недостатність викликається ослабленням функції одного із відділів серця: лівого передсердя чи шлуночка, правого шлуночка. Гостра лівошлуночкова недостатність розвивається при захворюваннях з переважним навантаженням на лівий шлуночок (гіпертонічній хворобі, аортальній ваді, інфаркті міокарда). При ослабленні функцій лівого шлуночка підвищується тиск у легеневих венах, артеріолах і капілярах, збільшується їхня проникність, що веде до пропотівання рідкої частини крові та розвитку спочатку інтерстиціального, а потім альвеолярного набряку.
Клінічними проявами гострої недостатності лівого шлуночка є серцева астма і альвеолярний набряк легень. Приступ серцевої астми зазвичай провокується фізичною чи нервово-психічною напругою. Напад різкої ядухи частіше виникає вночі, змушуючи хворого в страху прокинутися. Серцева астма проявляється почуттям нестачі повітря, серцебиттям, кашлем з мокротою, що важко відходить, різкою слабкістю, холодним потом. Пацієнт приймає становище ортопное – сидячи з опущеними ногами. При огляді – бліда шкіра з сіруватим відтінком, холодний піт, акроціаноз, сильна задишка. Визначається слабкий, частого наповнення аритмічний пульс, розширення меж серця вліво, глухі серцеві тони, ритм галопу; артеріальний тиск має тенденцію до зниження У легенях жорстке дихання із поодинокими сухими хрипами.
Подальше наростання застійних явищ малого кола сприяє розвитку набряку легень. Різка ядуха супроводжується кашлем з виділенням рясної кількості пінистого рожевого кольору мокротиння (через наявність домішки крові). На відстані чутно дихання, що клекотить, з вологими хрипами (симптом «киплячого самовару»). Положення пацієнта ортопное, цианотична особа, вени шиї набухають, шкіру покриває холодний піт. Пульс ниткоподібний, аритмічний, частий, АТ знижений, у легенях – вологі різнокаліберні хрипи. Набряк легень є невідкладним станом, що вимагає заходів інтенсивної терапії, т. до. може призвести до смерті.
Гостра лівопередсердна серцева недостатність зустрічається при мітральному стенозі (лівого передсердно-шлуночкового клапана). Клінічно проявляється тими самими станами, як і гостра недостатність лівого желудочка. Гостра недостатність правого шлуночка частіше виникає при тромбоемболії великих гілок легеневої артерії. Розвивається застій у судинної системивеликого кола кровообігу, що проявляється набряками ніг, болем у правому підребер'ї, почуттям розпирання, набухання та пульсації шийних вен, задишкою, ціанозом, болями чи тиском у серці. Периферичний пульс слабкий і частий, артеріальний тиск різко знижено, ЦВД підвищено, серце розширено вправо.
При захворюваннях, що викликають декомпенсацію правого шлуночка, серцева недостатність проявляється раніше, ніж при лівошлуночковій недостатності. Це великими компенсаторними можливостями лівого желудочка- найпотужнішого відділу серця. Однак при зниженні функцій лівого шлуночка серцева недостатність прогресує з катастрофічною швидкістю.
Початкові стадії хронічної серцевої недостатності можуть розвиватися за ліво- та правошлуночковим, ліво- та правопередсердним типами. При аортальній ваді, недостатності мітрального клапана, артеріальної гіпертензії, коронарної недостатності розвивається застій у судинах малого кола та хронічна лівошлуночкова недостатність Вона характеризується судинними та газовими змінами у легенях. Виникає задишка, напади ядухи (частіше ночами), ціаноз, напади серцебиття, кашель (сухий, іноді з кровохарканням), підвищена стомлюваність.
Ще більш виражені застійні явища у малому колі кровообігу розвиваються за хронічної лівопередсердної недостатності у пацієнтів зі стенозом мітрального клапана. З'являються задишка, ціаноз, кашель, кровохаркання. При тривалому венозному застої в судинах малого кола відбувається склерозування легень та судин. Виникає додаткова, легеневі перешкода для кровообігу в малому колі. Підвищений тиск у системі легеневої артерії викликає збільшене навантаження на правий шлуночок, зумовлюючи його недостатність.
При переважному ураженні правого шлуночка (правошлуночкової недостатності) застійні явища розвиваються у великому колі кровообігу. Правошлуночкова недостатність може супроводжувати мітральні вади серця, пневмосклероз, емфізему легень і т. д. З'являються скарги на біль і тяжкість у правому підребер'ї, поява набряків, зниження діурезу, розпирання та збільшення живота, задишку при рухах. Розвивається ціаноз, іноді з жовтушно-ціанотичним відтінком, асцит, набухають шийні та периферичні вени, збільшується у розмірах печінка.
Функціональна недостатність одного відділу серця не може довго залишатися ізольованою, і згодом розвивається тотальна хронічна серцева недостатність із венозним застоєм у руслі малого та великого кіл кровообігу. Також розвиток хронічної серцевої недостатності відзначається при ураженні серцевого м'яза: міокардитах, кардіоміопатії, ІХС, інтоксикаціях.
Оскільки серцева недостатність є вторинним синдромом, що розвивається при відомих захворюваннях, діагностичні заходиповинні бути спрямовані на її раннє виявлення навіть за відсутності явних ознак.
При зборі клінічного анамнезу слід звернути увагу на стомлення та диспное, як ранні ознаки серцевої недостатності; наявність у пацієнта ІХС, гіпертензії, перенесених інфаркту міокарда та ревматичної атаки, кардіоміопатії. Виявлення набряків гомілок, асциту, прискореного низькоамплітудного пульсу, вислуховування III тону серця та усунення меж серця служать специфічними ознаками серцевої недостатності.
При підозрі на серцеву недостатність проводять визначення електролітного та газового складукрові, кислотно-лужної рівноваги, сечовини, креатиніну, кардіоспецефічних ферментів, показників білково-вуглеводного обміну.
ЕКГ за специфічними змінами допомагає виявляти гіпертрофію та недостатність кровопостачання (ішемію) міокарда, а також аритмії. На основі електрокардіографії широко застосовуються різні навантажувальні тести з використання велотренажера (велоергометрія) і «доріжки, що біжить» (тредміл-тест). Такі тести з поступово зростаючим рівнем навантаження дозволяють судити про резервні можливості функції серця.
П'ятирічний поріг виживання пацієнтів із серцевою недостатністю становить 50%. Віддалений прогнозваріабельний, на нього впливають ступінь тяжкості серцевої недостатності, супутнє тло, ефективність терапії, спосіб життя і т. д. Лікування серцевої недостатності на ранніх стадіяхможе повністю компенсувати стан пацієнтів; найгірший прогнозспостерігається при ІІІ стадії серцевої недостатності.
Заходами профілактики серцевої недостатності служить запобігання розвитку захворювань, що викликають її (ІХС, гіпертонії, вад серця та ін), а також факторів, що сприяють її виникненню. Щоб уникнути прогресування серцевої недостатності, що вже розвинулася, необхідно дотримання оптимального режимуфізичної активності, прийому призначених препаратів, постійне спостереження кардіолога.
Дата публікації статті: 18.12.2016
Дата поновлення статті: 18.12.2018
З цієї статті ви дізнаєтеся: що таке гостра серцева недостатність, які бувають її види, найбільше часті причинивиникнення. Симптоми, спеціальне лікування, як надати допомогу хворому в домашніх умовах
Гострою серцевою недостатністю називається патологічний стан, що раптово виник і загрожує життю, при якому серце повністю нездатне перекачувати кров. На відміну від хронічної серцевої недостатності, яка може протікати «млявий» і по кілька років - при гострій формі симптоми з'являються різко і утримуються протягом декількох хвилин або годин.
Цей синдром є найважчим ускладненням усіх хвороб серця, несе безпосередню загрозу життю та у 45–60% закінчується смертю хворих. Його відносять до невідкладним станам, що потребує екстреної медичної допомоги.
Стан хворих із будь-якими формами гострої серцевої недостатності критичний – вони вимушено перебувають у лежачому чи сидячому положенні, задихаються у стані спокою. Тому лікування має бути консервативне (медикаменти, правильне положення тіла, кисень) у режимі невідкладних заходів, спрямованих на спасіння життя.
Лікувальним процесом займаються лікарі двох спеціальностей: кардіолог чи терапевт із обов'язковою участю реаніматолога. Хворі з гострою серцевою недостатністю госпіталізуються до реанімаційного відділення.
За перекачування крові в організмі відповідальні шлуночки серця. Усього їх два:

Якщо будь-який із шлуночків серця раптово не зможе виконувати свою насосну функцію – виникає тяжке порушення кровообігу у відповідному судинному колі.
Залежно від того, який шлуночок більше уражений, гостра серцева недостатність може бути:
У 70-75% первинно порушується функція лівого шлуночка, у 25-30% правого. Поєднана бівентрикулярна недостатність серця може бути в тому випадку, якщо лікування не дає ефекту. Її виникнення говорить про повну неспроможність міокарда і 90–95% закінчується смертю.
Дві групи причин:
| 1. Кардіальні причини | 2. Позакардіальні причини |
|---|---|
| Інфаркт міокарда (омертвіння) | Печінково-ниркова недостатність |
| Міокардит (запалення міокарда) | Зловживання алкоголем |
| Гострі порушення серцевого ритму (мерехтіння фібриляція, екстрасистолія) | Отруєння токсичними речовинами та медикаментами |
| Тяжкий гіпертонічний криз | Злоякісні пухлини із метастазами |
| Вроджені та набуті вади серця та клапанного апарату | Тяжка або тривало існуюча анемія |
| Прогресування та повна декомпенсація хронічної серцевої недостатності | Захворювання щитовидної залози (тиреотоксикоз, гіпотиреоз), надниркових залоз (недостатність, феохромоцитома) |
| Кардіоміопатія будь-якого виду | Сепсис та важкі інфекції |
| Травми серця (поранення, струс) | Об'ємний інсульт головного мозку |
| Післяродова кардіопатія | Тяжкі операції, травми, опіки |
 Кардіоміопатія – одна з причин гострої лівошлуночкової серцевої недостатності
Кардіоміопатія – одна з причин гострої лівошлуночкової серцевої недостатності Гостра серцева недостатність правого шлуночка відрізняється від лівошлуночкової з причин та механізмів розвитку. Найчастіше це можуть бути:
Теоретично, загальною причиною виникнення гострої недостатності як правого, так і лівого шлуночків серця можуть бути будь-які з кардіальних та позакардіальних факторів. Але на практиці спостерігається така закономірність, що всі хвороби серця та інші патологічні станипротікають із переважним ураженням міокарда саме лівого шлуночка. Тому вони ускладнюються гострою лівошлуночковою серцевою недостатністю.
Правий шлуночок стає неспроможним переважно (у 90–95%) через гострої патологіїз боку легеневої тканини. Внаслідок її стрімких перебудов міокард не може подолати підвищений опір, що чиниться легеневими судинами в момент викиду крові.
Розподіл гострої серцевої недостатності на рівні тяжкості визначається вираженістю симптомів. Чим важче прояви, тим вищий ступінь.
У 80–90% випадків клінічна картина гострої серцевої недостатності завжди розвивається дуже швидко і раптово (протягом кількох хвилин) і може тривати до кількох годин. У решті 10–20% випадків прояви наростають поступово. Симптоми залежать від:

Основні симптоми та прояви гострої лівошлуночкової серцевої недостатності з урахуванням значущих факторів описані в таблиці:
| Ступінь тяжкості | Симптоми, що характеризують ступінь тяжкості |
|---|---|
| Серцева астма | Раптова задишка, задуха, почуття нестачі повітря |
| Занепокоєння, тривога, почуття страху | |
| Часте дихання (понад 22–25/хв), поверхневе | |
| Вимушене сидяче становище, неможливість лежати | |
| Синюшність пальців рук, ніг, кінчика носа та вух | |
| Блідість шкіри та обличчя, липкий холодний піт | |
| Зниження артеріального тиску (до 100/60 мм рт. ст) | |
| Набряк легенів | Тяжка задишка і задуха, часте дихання (понад 25/хв) |
| Хрипи клекотливого характеру, які чути на відстані | |
| Сухий кашель з періодичним виділенням пінистого мокротиння | |
| Повна неможливість дихання у положенні лежачи | |
| Слабкий частий пульс (більше 110 уд), глухість серцевих тонів | |
| Численні вологі хрипи при вислуховуванні легень | |
| Інші симптоми, характерні для серцевої астми | |
| Кардіогенний шок | Затьмарення свідомості (загальмованість) або відсутність |
| Зниження артеріального тиску менше ніж 90/60 мм рт.ст. | |
| Виражена блідість шкіри з мармурово-синюшним відтінком | |
| Відсутність сечі | |
| Всі інші симптоми набряку легень та серцевої астми |
 Симптоми недостатності лівого шлуночка
Симптоми недостатності лівого шлуночка Процес розвитку симптомів:
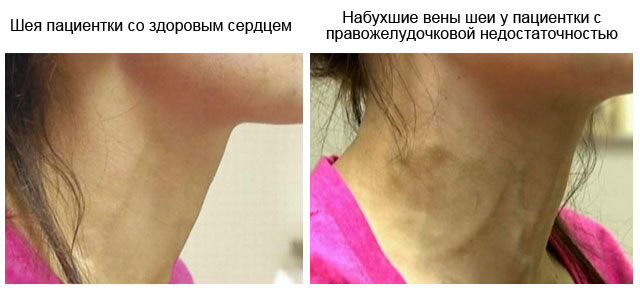
Якщо неспроможним стає правий шлуночок серця, виникають симптоми застою крові у найбільших венах організму – верхній та нижній порожнистих венах. Цей стан називають гострим легеневим серцем. Його прояви:
Усім хворим із ознаками гострої серцевої недостатності потрібна додаткова діагностика:
 Методи діагностики гострої серцевої недостатності
Методи діагностики гострої серцевої недостатності Оскільки гостра серцева недостатність є гострим станом, то лікувальні заходи щодо його усунення повинні виявлятися в екстреному порядку. Дорога практично кожна хвилина. Як тільки запідозрена ця проблема, треба починати надавати допомогу.


Вилікувати гостру серцеву недостатність можна лише шляхом комплексної медикаментозної терапії. Вона містить в собі:
Для цього внутрішньом'язово вводяться препарати:




Якщо причина серцевої недостатності обумовлена травмами, пораненнями серця та грудної клітки, патологічним скупченням рідини в плеврі або перикарда на фоні запалення, хворі потребують термінового оперативного лікування – пункції або постановки дренажу у відповідну порожнину для відкачування випоту (крові, гною).
Гостра серцева недостатність характеризується невтішними загальними статистичними даними – близько 50–60% хворих помирають. Результат залежить від причини виникнення, ступеня виразності та своєчасності лікування цього ускладнення. При правильному лікуванніпрогнози такі:
Незважаючи на сумну статистику, у жодному разі не опускайте руки.Життя одне, і за нього треба боротися. Тим більше, що старання винагороджуються!